Высокий холестерин в крови
Холестерин – органическое соединение, которое содержится в клеточных мембранах. Необходим для построения клеток, синтеза половых гормонов, желчных кислот, обмена нутриентов. Он выполняет важную роль в организме человека, однако порой наносит существенный вред.
Холестерин в крови бывает двух видов: «хорошим» (ЛПВП) и «плохим» (ЛПНП). Повышение концентрации последнего становится основной причиной образования бляшек в сосудах, в результате чего увеличивается риск инсульта и инфаркта. Высокий уровень холестерина опасен для здоровья, поэтому его нужно снижать. О самых действенных методах пойдет речь в статье.
От чего повышается холестерин?
До 80% общего холестерина синтезируется организмом человека из жиров и лишь только 20% попадает к нам с пищей. Причем содержится это органическое вещество исключительно в продуктах животного происхождения.
Именно злоупотребление животными жирами до недавнего времени считалось основной причиной высокого холестерина, но как оказалось, это не совсем верное предположение. В пище не бывает липопротеинов высокой или низкой плотности, такими они становятся во время переработки в нашем организме. Поэтому обменные нарушения, эндокринные заболевания, болезни печени, кишечника и надпочечников – основные причины возникновения высокого холестерина.
В группе риска повышения ЛПНП и раннего развития атеросклероза находятся:
- пациенты с сахарным диабетом, ожирением;
- люди с эндокринными заболеваниями, например, гипотиреозом, дефицитом половых гормонов;
- женщины старше 50 лет, а также мужчины старше 35 лет;
- люди с вредными привычками;
- больные с заболеваниями почек, печени, поджелудочной железы;
- пациенты с наследственной предрасположенностью;
- женщины, которые продолжительное время принимали гормональные препараты.
Люди из группы риска обязательно должны пройти обследование на уровень холестерина в крови. Поскольку они подвержены болезням сердца и сосудов.
Риск высокого уровня холестерина в крови повышается при наличии предрасполагающих факторов. К их числу относится малоподвижный образ жизни, вредные привычки, переедание, обилие вредной и жирной пищи, дефицит витамина D, омега-3 полиненасыщенных жирных кислот в рационе.
Высокий холестерин у женщин чаще бывает из-за лишнего веса или низкого уровня эстрогена. Как правило, эта проблема возникает в период менопаузы. Высокий холестерин у мужчин встречается в более молодом возрасте, уже после 35 лет. Причина этому – вредные привычки и нерациональное питание.
Нормальные показатели холестерина
В среднем у здорового человека содержится около 2 г холестерина на 1 кг массы тела. Если говорить о лабораторных нормах, то это 3,6-7,8 ммоль/л. Однако при расшифровке результатов важно понимать, о каком холестерине идет речь. Существуют следующие его разновидности:
- ЛПВП – липопротеины высокой плотности, «хороший» холестерин, который утилизирует излишки «плохого»;
- ЛПНП – липопротеины низкой плотности, основные переносчики холестерина в крови, имеют второе название – «плохой» холестерин;
- ЛПОНП – липопротеины очень низкой плотности, транспортируют эндогенные липиды.

Высокий уровень последних двух видов – предрасполагающий фактор развитию атеросклероза.
Какой холестерин считается высоким? Любой (общий, «хороший» или «плохой»), если его концентрация выше 5 ммоль/л. Если ранее для ЛПВП не было границ, то сейчас ученые пришли к выводу, что оптимальный его уровень для мужчин – 1,9 ммоль/л, для женщин – 2,4 ммоль/л. Важно, чтобы его концентрация не опускалась ниже 1,5 ммоль/л, поскольку это вызовет повышение ЛПНП.
Если уровень «плохого» холестерина в пределах 5-6 ммоль/л, то он является умеренно повышенным. Если достигает 7 ммоль/л и более, то опасным для жизни.
Исследования подтвердили, что чрезвычайно высокий холестерин у мужчин повышает риск преждевременной смерти на 106%. Для женщин этот показатель составит 68%. Но не лучше ситуация и в случае экстремально низкого уровня ЛПВП. Чрезмерное снижение «хорошего» холестерина также неблагоприятно влияет на состояние здоровья, повышает вероятность ранней смертности.
Осложнения от повышенного холестерина
Высокий холестерин опасен тем, что повышает вероятность развития таких болезней:
- атеросклероз – сопровождается образованием атеросклеротических бляшек, снижением эластичности стенок сосудов, сужением артерий;
- ишемическая болезнь сердца – сопровождается сужением коронарной артерии, из-за чего происходит гипоксия миокарда, нарушается его функционирование;
- гипертония – проявляется повышенным артериальным давлением, на фоне которого вероятны инсульт, инфаркт, сердечная недостаточность и другие тяжелые осложнения;
- инсульт – острое нарушение мозгового кровообращения в результате закупорки или разрыва сосуда головного мозга;
- инфаркт – гибель участка сердечной мышцы из-за прекращения кровоснабжения.
Большая часть этих заболеваний, как известно, заканчивается летальным исходом.
Высокий холестерин в молодом возрасте становится причиной ранней инвалидности и смертности. Из-за повышенной концентрации ЛПНП стенки сосудов становятся менее эластичными, на них откладываются атеросклеротические бляшки, которые затрудняют кровоток. В результате формируются тромбы, которые и становятся причиной инфаркта, инсульта.
Признаки высокого холестерина:
- боль в сердце, приступы стенокардии;
- тяжесть, болевые ощущения в ногах даже после незначительных физических нагрузок;
- появление сгустков крови при несильном кровотечении;
- желтые пятна на коже, преимущественно в области глаз, жировики.
Более тяжелые симптомы высокого холестерина у мужчин и женщин появляются при критических значениях ЛПНП. Это может быть предынсультное или предынфарктное состояние.
Чем раньше выявить высокий холестерин и его причины, тем эффективнее лечение.
Как лечить повышенный холестерин
Чтобы снизить концентрацию ЛПНП, важно устранить причину высокого уровня холестерина и все предрасполагающие факторы. Для начала стоит сделать липидограмму. Обследование показывает насколько серьезно повышение. Лечит высокий холестерин терапевт или кардиолог. Есть также более узкопрофильный специалист – липидолог.
Чтобы снизить высокое содержание холестерина в организме, необходимо придерживаться рекомендаций:
- Соблюдать диету. А именно снизить потребление животных жиров, «быстрых» углеводов, продуктов с транс-жирами. Коррекция питания снижает уровень ЛПНП на 10-15%.
- Отказаться от вредных привычек. Причем губительно для здоровья не только активное, но и пассивное курение.
- Вести активный образ жизни. Полезно гулять на свежем воздухе, выделять время для физкультуры. Заниматься хотя-бы 30-60 мин. в день.
- Контролировать вес. Особенно опасны жировые отложения в области живота.
- Контролировать уровень сахара в крови. Эта рекомендация касается пациентов с сахарным диабетом, а также людей, которые имеют предрасположенность к этой болезни.
- Вылечить эндокринные болезни, привести в норму гормональный фон.
Порой для лечения высокого уровня холестерина требуются статины. Они производят моментальный эффект, однако ученые все чаще говорят об их недостатках. Препараты этой группы не обладают избирательным действием, снижают все подряд – и «плохой», и «хороший» холестерин, а еще негативно влияют на функционировании печени. Однако их вред меньший, нежели осложнения критически высокого уровня ЛПНП.
Продукты, которые необходимо ограничить
Сразу хочется сказать, что с помощью одной диеты вылечиться невозможно. Лечение высокого холестерина комплексное. Однако некоторые пищевые ограничения просто необходимы.
При высоком уровне ЛПНП ограничивается потребление таких продуктов:
- мясо – говядина, телятина, баранина, свинина;
- птица – утка, гусь;
- сало, животные субпродукты;
- колбасные изделия, копчености;
- консервы;
- молочная продукция высокой жирности;
- морепродукты – икра, креветки, устрицы;
- маргарин, майонез;
- куриный желток;
- кофе;
- сахар, мучные изделия;
- фаст-фуд, полуфабрикаты, чипсы, сухарики и другие вредные продукты;
- соль (она препятствует расщеплению жиров).
Также ограничивается потребление жареной пищи, однако полностью убирать из рациона все животные жиры нельзя. Если организм ощутит нехватку холестерина, поступающего извне, он усилит его синтез. При составлении диеты важно проконсультироваться с диетологом.
Рекомендуемые продукты
В лечебных целях помимо безхолестериновой диеты, нужно употреблять в пищу продукты, которые снижают уровень холестерина. Это зерновые, овощи, фрукты, растительные масла.
Перечень рекомендуемых продуктов:
- жирные сорта рыбы – скумбрия, лосось, сардина;
- отруби, зародыши пшеницы;
- цельнозерновые каши – перловая, кукурузная, овсяная, ячневая, пшенная;
- растительные масла – оливковое, арахисовое, льняное;
- фрукты – авокадо, цитрусовые, яблоки;
- ягоды – малина, вишня, клюква, черника, черноплодная рябина и красный виноград;
- овощи – помидоры, свекла, кабачки, морковь;
- зелень, бобовые, в том числе соя;
- приправы – базилик, лавр, черный или красный перец, тмин;
- орехи – миндаль, фисташки, грецкие и кедровые орешки;
- семена кунжута, семечки подсолнечника;
- зеленый чай.
Как только появились симптомы высокого холестерина, следует сразу же включить эти продукты в рацион. Снизить уровень ЛПНП и риск развития болезней сердечно-сосудистой системы помогают омега-3 ПНЖК, антиоксиданты (витамины А, С, Е), магний, клетчатка и пектины, которые содержатся в пище.
Ежедневно употреблять не менее 5 видов овощей, около 400 г. Их количество должно быть в 2-3 раза больше остальной еды. Рыбу, богатую омега-3, употреблять 2-3 раза в неделю.
Чтобы восстановить липидный обмен, важно не только правильно питаться, но и соблюдать режим. Врачи рекомендуют есть 5-6 раз в день, но небольшими порциями. При приготовлении блюд отдавать предпочтение таким методам готовки: варка, тушение и запекание без корочки.
Высокий уровень холестерина у мужчин диагностируют уже в 30-35 лет, поэтому липидограмму стоит делать, начиная с этого возраста каждые 5 лет. Если пациент имеет наследственную предрасположенность или находится в группе риска, то обследование проводится раз в 2-3 года.
Холестерин
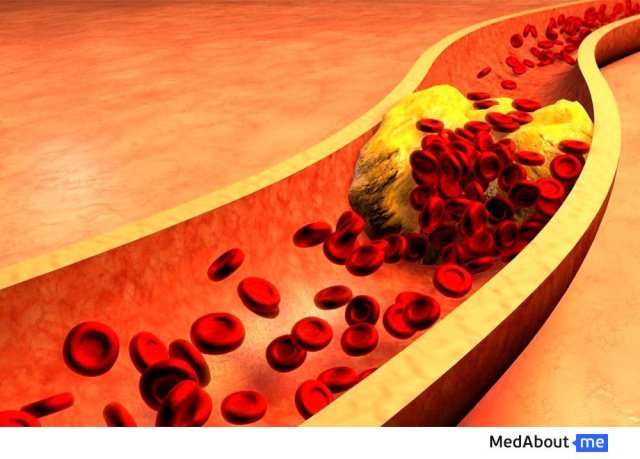
Оргническое соединение, относящееся к липидам. Поступает в организм с пищей (наиболее богаты им мясо, субпродукты (печень, мозги), яичный желток, куриная кожа, рыбья икра), а также синтезируется в печени. Нормальное содержание в крови общего холестерина составляет от 3,6 до 5,0 ммоль/л. В крови находится в составе липопротеинов. Является необходимым элементом при синтезе клеточных мембран и материалом для синтеза половых гормонов и кортикостероидов. Однако при превышении концентрации выше 5,0 ммоль/л начинает играть важнейшую роль в развитии и прогрессировании атеросклероза артерий, а при превышении уровня 6,2 ммоль/л риск развития атеросклероза и связанных с ним заболеваний становится высоким.
Холестерин относится к природным жирным спиртам. Это вещество является необходимым для нормальной жизнедеятельности человеческого организма. Поскольку холестерин принадлежит к классу спиртов, более правильно называть его холестеролом, однако в русском языке и то, и другое название является приемлемым. От уровня холестерина зависит здоровье человека. Именно он является первичным звеном формирования атеросклеротических бляшек, которые по этой причине называют также холестериновыми. В этой статье мы разберем, что такое плохой и хороший холестерин, что приводит к повышению уровня холестерина и чем опасно такое состояние, что делать, чтобы нормализовать его.
Холестерин у взрослых
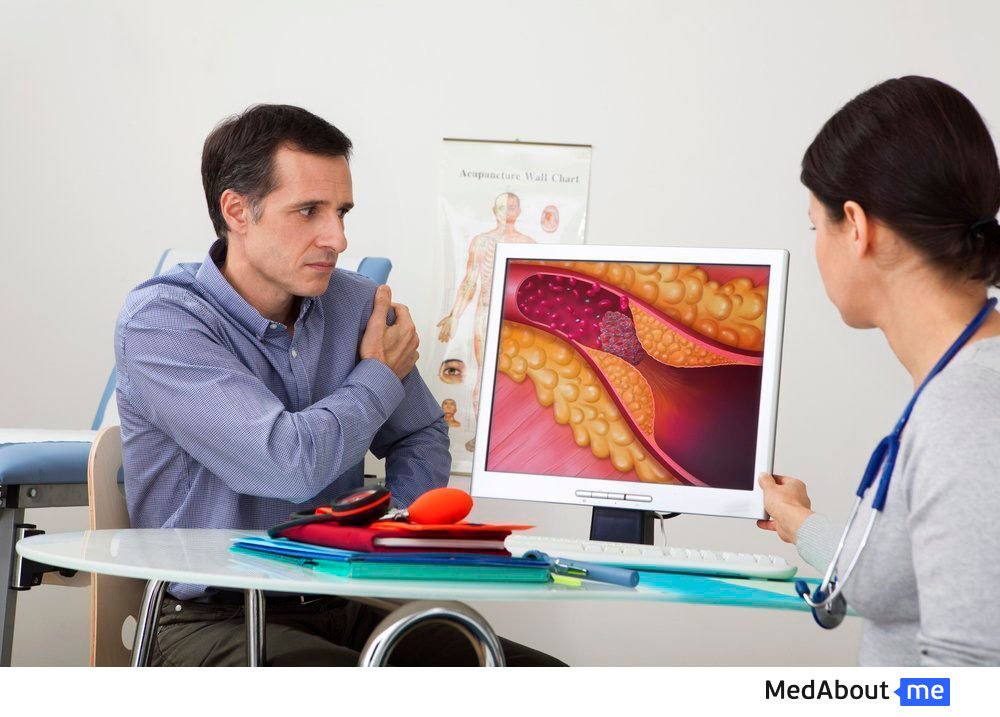
Общий уровень содержания холестерина в крови в норме составляет 3,6-5,0 ммоль/л. Однако, согласно медицинской статистике, сегодня многие взрослые мужчины и женщины имеют повышенный холестерин, что негативным образом сказывается на состоянии здоровья. При этом в медицине принято отличать «хороший» холестерин от «плохого»; последний характеризуется низкой плотностью и способен соединяться с некоторыми видами белка под названием апопротеины, результатом чего становится образование жиробелковых комплексов. «Плохой» холестерин, норма которого не должна превышать определенного порога, является именно тем веществом, которое приводит к появлению на стенках артерий холестериновых бляшек.
Согласно данным медицинской статистики, ежегодно в России сердечно-сосудистые заболевания становятся причиной смерти более миллиона человек, при этом причиной в подавляющем большинстве случаев является именно повышенный холестерин, который и приводит к развитию атеросклероза. 57% всех неинфекционных заболеваний приходится именно на проблемы с сосудами и сердцем, при этом почти половина из этого количества находятся в категории трудоспособного населения. Атеросклероз, поразивший сосуды головного мозга, может привести к острому инсульту, а в случае появления холестериновых бляшек на внутренних стенках коронарных артерий основной проблемой является внезапная смерть от инфаркта миокарда.
Холестерин у женщин
Пока женщина молода, обменные процессы в ее организме происходят быстрее, что не дает уровню холестерина повыситься до опасного для здоровья предела. Даже в том случае, если девушка отдает предпочтение жирной пище, которая может выступать причиной повышенного холестерина, организм некоторое время будет эффективно его перерабатывать.
Тем не менее, даже в юности холестерин в крови может быть повышен, и связано это главным образом с такими заболеваниями, как сахарный диабет, проблемы с эндокринной системой и нарушениями работы печени. Во всех этих случаях для поддержки организму требуется регулярное врачебное наблюдение и соответствующая состоянию пациентки терапия.
У женщин за тридцать норма холестерина в крови несколько выше, так как в этот период обмен веществ организма замедляется, после 35 лет он повышается еще немного. Если женщина в этом возрасте курит или регулярно использует оральные контрацептивы, это дополнительно способствует повышению уровня содержания данного вещества в крови и образованию холестериновых бляшек на стенках сосудов. К тому же организм уже не может так эффективно избавляться от лишнего холестерина, поступающего вместе с тяжелой пищей, поэтому женщинам после 35 рекомендуется пересмотреть свой рацион.
В 40 лет и дальше репродуктивная функция женского организма снижается, как и уровень эстрогенов. Так как эстрогены способны защитить от повышенного холестерина, неудивительно, что в этом возрасте его уровень может дополнительно возрасти. Однако при нормальном здоровье женщины резких скачков холестерина наблюдаться не должно. А вот при наступлении менопаузы, при которой эстрогенов в организме становится значительно меньше, уровень холестерина у женщин может резко повыситься (однако это происходит не у всех и зависит от индивидуальных особенностей организма). В дальнейшем в силу возрастных изменений нормы холестерина для каждого возраста постепенно становятся выше, при этом уже после 50 особое внимание необходимо проявить к показателю холестерина с низкой плотностью.
Особое внимание важно уделять показателям холестерина в период беременности, поскольку существенное отклонение от нормы (как в сторону превышения, так и слишком низкие показатели) могут нанести вред здоровью матери и будущего ребенка. Врачи утверждают, что повышение уровня холестерина является нормальным явлением для женщин, вынашивающих ребенка, и это связано с гормональной перестройкой организма, а также с изменением интенсивности липидного обмена.
Однако слишком большое содержание «плохого» холестерина в крови может стать причиной определенных врожденных патологий сердечно-сосудистой системы у новорожденного, поэтому на протяжении всего срока беременности необходимо регулярно сдавать биохимический анализ крови на холестерин – как минимум, три раза. При этом важно помнить, что полностью исключать холестерин из своего рациона питания нельзя, так как если это приведет к критическому снижению уровня данного вещества, велик риск преждевременных родов. Отмечено, что ускорение жирового обмена и повышенная способность надпочечников утилизировать холестерин влияют на общий показатель и уровень «плохого» холестерина, в то время, как «хороший» холестерин ЛПВП остается практически неизменным. После родов показатели постепенно приходят в норму; этот срок будет зависеть исключительно от индивидуальных особенностей организма самой женщины.
Холестерин у мужчин
Как и в случае женщин, у мужчин в юношеском возрасте обмен веществ интенсивнее, чем в зрелости, так что в этот период уровень холестерина значительно ниже. Отличие мужского организма от женского заключается в том, что сердечно-сосудистая система мужчин не имеет защиты в виде эстрогенов – женских половых гормонов. Поэтому в одном и том же возрастном периоде норма содержания холестерина у мужчин будет выше.
Норма холестерина в крови у мужчин увеличивается с годами. Баланс его зависит от многих факторов, основным из которых у большинства выступает неправильное питание с преобладанием в рационе жирной и тяжелой пищи. В отдельную группу риска выделяют курильщиков, так как регулярное курение смещает баланс «плохого» и «хорошего» холестерина: показатели ЛПНП растут и часто переходят верхнюю границу нормального диапазона, в то время, как ЛПВП в организме становится меньше. Развитие атеросклероза становится значительно более вероятным уже после 40-55 лет, холестерин у мужчин в этот период возрастает, при этом очень многое зависит от образа жизни.
Холестерин у детей

Хотя повышенный холестерин в крови в основном отмечается у людей в зрелом возрасте, дети тоже могут испытывать сложности, связанные с избытком этого вещества в крови. Накопление налета на стенках артерий, вызванное именно холестерином, может начаться еще в детстве, а уже в подростковом возрасте это явление способно перерасти в полноценные атеросклеротические бляшки.
Если анализы одного или обоих родителей малыша показывают высокий холестерин, существует большая вероятность, что это состояние передастся по наследству и самому ребенку. Поводом для проверки также может служить лишний вес ребенка и преждевременная смерть одного из членов семьи от заболевания сердечно-сосудистой системы. Для того, чтобы проверить соответствие показателя возрастной норме, необходим анализ крови на холестерин, однако важно помнить, что данный способ не делается для детей в возрасте до 2 лет. В случае, если анализ показал нормальные результаты, повторить его стоит примерно через три года.
Помимо наследственности повышенный холестерин у детей может быть спровоцирован избыточной массой тела, а также диабетом и высоким артериальным давлением. В основном для нормализации холестерина используются немедикаментозные методы лечения, в том числе коррекция схемы питания и образа жизни. В случае, если ребенку исполнилось 8 лет, может рассматриваться и вариант лекарственной терапии.
Однако статины, которые назначаются большинству взрослых, использовать для детей стоит только в крайнем случае, поскольку они обладают рядом побочных эффектов. Вместо них рекомендованы фитопрепараты, основанные на веществе под названием поликозанол – растительное средство, представляющее собой смесь спиртов и получаемое из сахарного тростника. Оно практически не имеет побочных эффектов, а, значит, более подходит для возвращения к норме холестерина в крови у детей.
Важно понимать, что холестерин все же является необходимым веществом для здоровья ребенка, и даже его содержание в материнском молоке для грудничков крайне важно. Присутствие холестерина в грудном молоке обеспечивает благоприятные условия для развития мозга, поэтому в первый год жизни не рекомендуется переходить на смеси – в них практически не содержится холестерина, что не только негативно сказывается на развитии нервной системы, но и мешает выработке определенных гормонов. Также молоко, богатое холестерином, обеспечивает развитие и функционирование всех других систем организма – костно-мышечной, иммунной, репродуктивной.
Роль холестерина в организме человека
Холестерин, находящийся в организме, выполняет не одну, а несколько жизненно необходимых функций.
- Входит в состав клеточной мембраны, благодаря чему она приобретает прочность, эластичность и вместе с тем остается проницаемой.
- Участвует в синтезе кортизона, который отвечает за обмен веществ и других стероидных гормонов, вырабатываемых надпочечниками; витамина Д, а также принимает участие в регуляции баланса фосфора и кальция – веществ, от которых зависит здоровье всего скелета человека.
- Обеспечивает защиту эритроцитов от действия гемолитических ядов
- Принимает участие в синтезе половых гормонов, подвергаясь цепи последовательных реакций.
- Играет особую роль в работе нервной и иммунной систем.
Хотя холестерин является необходимым компонентом организма, его избыток приводит к негативным последствиям. 80% общего количества холестерина синтезируется в самом организме, при этом главным образом процесс выработки данного вещества осуществляется в печени, а также в стенках тонкого кишечника. Важно помнить, что «хороший» холестерин вырабатывается исключительно в организме и не может быть получен из любых продуктов питания. Остальные 20%, необходимые для нормального функционирования всех систем органов, требуется получать из продуктов питания, однако увлечение слишком тяжелой и жирной пищей способно существенно превысить это количество. При этом первоначально избыточное поступление в организм холестерина балансируется снижением интенсивности выработки данного вещества печенью, и лишь длительное потребление пищевого холестерина способно нарушить его баланс в организме.
Виды холестерина
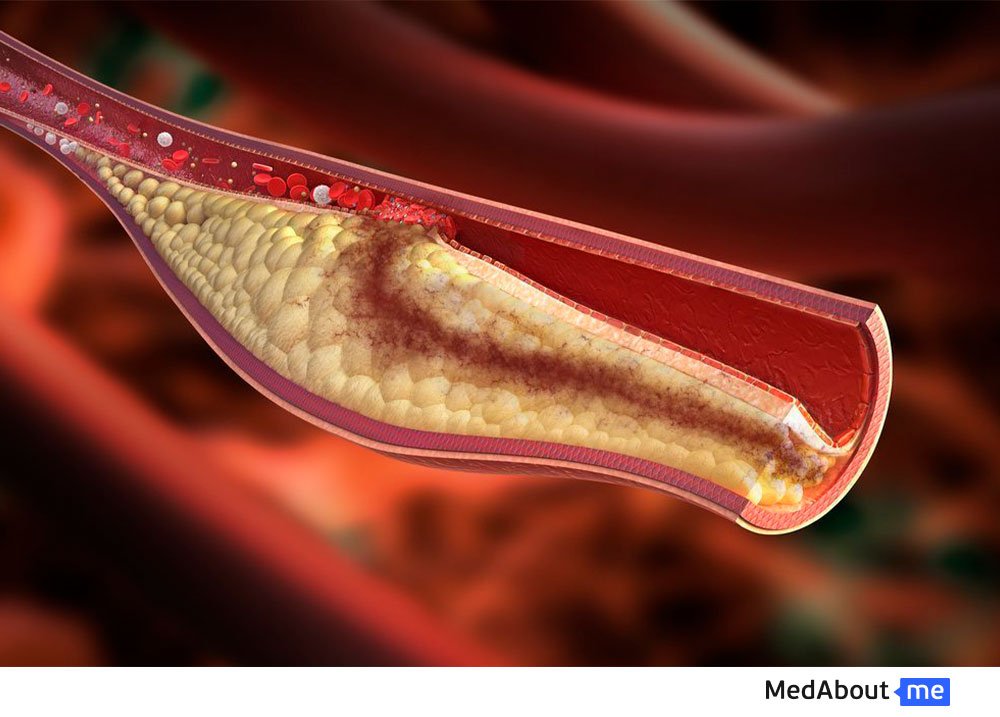
В крови человека холестерин не может содержаться в чистом виде, поскольку он является нерастворимым в воде веществом. Поэтому он находится в организме в качестве так называемых липопротеинов – комплексных соединений холестерина со специальными белками, выполняющими транспортную функцию. Эти белки-транспортеры носят название аполипопротеины. Комплексные соединения холестерина представлены в организме в нескольких разных видах:
- высокомолекулярные (липопротеиды высокой плотности)
- низкомолекулярные (липопротеиды низкой плотности)
- очень низкомолекулярные (липопротеиды очень низкой плотности)
«Хороший» холестерин представлен липопротеидами высокой плотности, то есть высокомолекулярными соединениями; он составляет от четверти до трети всего количества холестерина в организме и защищает от сердечных приступов. Обозначается как HDL или ЛПВП; это холестерин, норма которого должна в среднем составлять не менее 40 мг/дл.
Основная роль данного вида холестерина заключается в выводе из организма «плохого» холестерина, который переносится в печень и впоследствии выводится естественным путем. Поэтому ЛПВП можно считать средством, предотвращающим атеросклероз и очищающим внутренние стенки сосудов. Именно по этой причине люди с высоким содержанием этого холестерина в крови живут долго. А вот недостаток «хорошего» холестерина медики считают даже более опасным, чем избыток «плохого».
«Плохой» холестерин – это липопротеиды низкой плотности (ЛПНП), избыток которых в крови и ведет к постепенному появлению холестериновых бляшек на стенках артерий. Частицы этого вида холестерина значительно крупнее и в то же время легче частиц «хорошего» холестерина. Обозначается как LDL или ЛПНП. Такие частицы выполняют функцию доставки необходимого для нормального функционирования организма холестерина к клеткам, поэтому чрезмерное его снижение тоже опасно для здоровья человека.
«Очень плохой» холестерин – липопротеины очень низкой плотности, размер которых еще крупнее, чем у предыдущего вида. Также выступают в роли переносчика липидов в организме, транспортируя холестерин, его эфиры, а также триглицериды и фосфолипиды.
Хотя существует устойчивое мнение, что холестерин в крови – это плохо, на самом деле все его виды жизненно важны для многих систем организма, поэтому опасность таится исключительно в превышении допустимой нормы «плохих» видов холестерина.
Уровень холестерина в крови
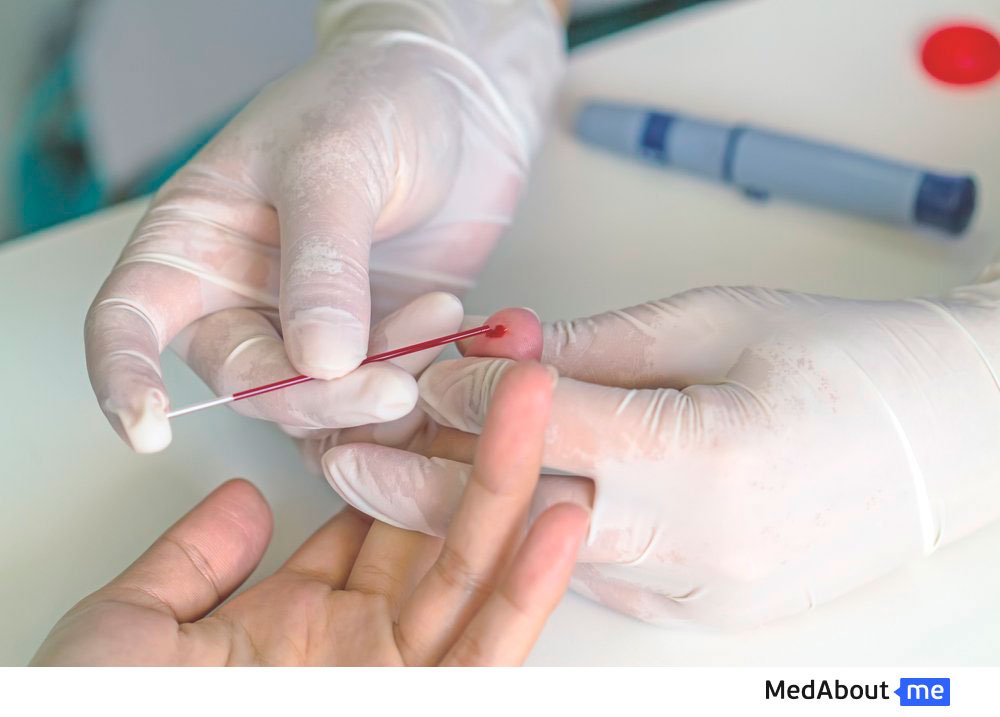
Для того, чтобы определить возможные патологии и предотвратить их, необходимо периодически проверять кровь на разные виды холестерина, так как это единственный способ определить соответствие норме. Повышение уровня данного вещества не вызывает у человека никаких симптомов.
Анализ крови на холестерин носит название липидограммы. Для данного анализа требуется в утренние часы взять натощак венозную кровь, поэтому не рекомендуется принимать пищу примерно за 8 часов до сдачи анализа. Подготовка к анализу также включает ограничение физической нагрузки за пару дней до того, как планируется проводить забор крови, а также не употреблять продукты с повышенным содержанием жиров (что, в принципе, полезно не только перед липидограммой, но и в любом другом случае).
Липидограмма определяет общий уровень холестерина в крови, а также показывает отдельно количество «плохого» холестерина ЛПНП и «хорошего» ЛПВП. Помимо холестерина анализ дает представление об уровне триглицеридов – еще один тип органических соединений, относящихся к липидам, повышение которых также негативно влияет на здоровье человека. На основании полученных данных появляется возможность расчета коэффициента атерогенности – показателя соотношения общего холестерина к его отдельным видам. Коэффициент атерогенности рассчитывается следующим образом: разницу между общим уровнем холестерина и ЛПВП разделить на показатель ЛПНП. В норме КА должен быть меньше 3, в таких случаях говорят о низкой вероятности развития атеросклероза. Если же КА превышает 5, риск появления атеросклероза крайне высок, или болезнь уже присутствует в организме.
Норма холестерина в крови
Существуют определенные нормативные показатели, различающиеся для пациентов мужского и женского пола (в силу специфики гормонального фона). Помимо этого, для каждой возрастной группы норма холестерина в крови будет своей, что связано с определенными возрастными изменениями, в частности, скоростью обмена веществ. Для того, чтобы оценить состояние холестерина, берется три показателя: общий холестерин, ЛПВП («хороший» холестерин) и ЛПНП («плохой» холестерин). Забор материала для биохимического анализа крови на холестерин производится натощак. У людей с заболеваниями сердца, а также при сахарном диабете нормы холестерина отличаются от аналогичных показателей у здоровых людей: они существенно меньше, и это нужно учитывать при анализе данных липидограммы.
У мужчин норма общего холестерина находится в диапазоне 3,6-5,0 ммоль/л. Превышение этого диапазона говорит о высоком холестерине, что является риском развития атеросклероза и требует коррекции. Однако с возрастом обмен веществ замедляется, поэтому показатели диапазона нормы смещаются в сторону увеличения:
Норма «хорошего» холестерина ЛПВП для мужчин составляет от 0,7 до 1,7 ммоль/л. О превышении уровня «плохого» холестерина ЛПНП можно говорить тогда, когда его показатель больше 4,82 ммоль/л.
Нормы холестерина у женщин несколько отличаются от показателей для мужчин в силу физиологических и гормональных различий. До 30 лет общий холестерин должен находиться в пределах 2,9-7,85 ммоль/л, ЛПВП – 1, 0-1,89 ммоль/л, а холестерин низкой плотности не превышает 5,6 ммоль/л (нижний порог ЛПНП составляет 1,2 ммоль/л). Как и у мужчин, с возрастом показатели изменяются следующим образом (данные для общего холестерина).
До 30 лет – 3,32-5,75
После 70 лет рассматривается общий холестерин, норма которого не должна превышать порога 7,8 ммоль/л, в противном случае есть риск неблагоприятных последствий.
Повышение уровня холестерина в детском возрасте происходит реже, чем у взрослых, однако и для детей существуют свои границы нормы. У новорожденных этот показатель должен составлять от 1,37 до 3,5 ммоль/л. К году эти значения изменяются и переходят в диапазон 1,81-4,53 ммоль/л. В период с годовалого возраста до 12 лет показатель еще немного вырастает и о нормальном общем холестерине можно говорить при 3,11-5,0 ммоль/л. С 13 лет и до совершеннолетия холестерин должен находиться в этом же промежутке.
Повышенный холестерин в крови

Поскольку холестерин не только вырабатывается в самом организме, но и способен усваиваться, поступая вместе с определенными продуктами, возможно превышение его уровня. Чем выше уровень холестерина в крови, тем больше возможность возникновения атеросклероза, который может привести к инфаркту или инсульту.
Чем опасен повышенный холестерин
Прежде всего необходимо понимать, что основная опасность заключается в превышении нормы «плохого» холестерина, то есть ЛПНП, который является причиной появления атеросклеротических бляшек на внутренних стенках артерий. Это приводит к тому, что стенки кровеносных сосудов становятся менее гибкими, а просвет постепенно сужается, из-за чего нарушается кровоток. Так как кровь транспортирует к тканям тела необходимые для нормального функционирования питательные вещества и кислород, подобные нарушения приводят к кислородному голоданию. Самыми чувствительными к этому состоянию являются головной мозг и мышца сердца, поэтому именно для них атеросклероз является наиболее опасным. Для головного мозга высокий холестерин это в первую очередь риск инсультов, слабоумия и дементных расстройств, например, повышается риск развития болезни Альцгеймера.
Недостаточное кровоснабжение сердца, которое возникает при расположении атеросклеротических бляшек в коронарных артериях, приводит к появлению ишемической болезни сердца. Атеросклероз нижних конечностей, более характерный для пациентов мужского пола, опасен возможным болевым синдромом, атрофией мышц ног, хромотой, риском возникновения гангрены.
Если холестериновые бляшки уже образовались на стенках сосудов, возможна ситуация прорыва одной из них, в результате чего вокруг нее образуется сгусток, который может остаться в артерии и заблокировать кровоток полностью. Невозможность получения необходимых для нормального функционирования питательных элементов приводит в этом случае к отмиранию тканей; к инсульту – при блокировке сосудов в головном мозге, к инфаркту – в случае наличия сгустка в коронарной артерии.
Низкий холестерин
То, что высокий уровень холестерина опасен для здоровья, известно даже тем, кто далек от медицины, а вот о том, что и снижение холестерина ниже определенного порога опасно для здоровья, мало кто задумывается. Как уже было упомянуто ранее, это вещество является необходимым для организма человека и выполняет сразу несколько важных функций, поэтому недостаток холестерина может привести к следующим негативным последствиям:
- Нарушения в интимной жизни вплоть до снижения либидо и невозможности зачатия ребенка, так как холестерин участвует в синтезе половых гормонов.
- Нарушения эмоциональной сферы, самым опасным из которых являются тяжелые депрессивные состояния со склонностью к суициду. Это обусловлено тем, что холестерин является компонентом, отвечающим за здоровое состояние оболочки всех клеток организма – в том числе и нервных клеток, состояние которых во многом определяет эмоционально-психический настрой человека.
- Остеопороз (так как холестерин регулирует баланс фосфора и кальция).
- Проблемы с пищеварением.
- Диабет.
- Геморрагический инсульт.
Снижение холестерина в организме может быть спровоцировано различными причинами. Основным фактором чаще всего выступают заболевания печени, ведь именно она является тем органом, который ответственен за выработку большей части холестерина в организме (например, цирроз или рак печени). Однако и другие заболевания могут стать причиной недостатка этого жизненно важного элемента, в том числе проблемы с усваиванием пищи, некоторые формы анемий, отравления, инфекции, которые сопровождаются лихорадочными состояниями. Генетическая предрасположенность также может быть причиной низкого холестерина.
Главным внешним фактором, приводящим к недостатку холестерина, являются особенности питания. Если к повышению уровня холестерина приводит злоупотребление тяжелыми, жирными блюдами, то всевозможные диеты, подобранные без учета особенностей организма, а также анорексия и голодание вполне могут нарушить его баланс в отрицательную сторону.
Определить, насколько уровень холестерина ниже нормы, можно только по анализу крови. Однако есть конкретные симптомы, которые могут стать поводом для беспокойства и похода к врачу за уточнением диагноза:
- Мышечная слабость
- Увеличенные лимфоузлы
- Проблемы с рефлексами
- Состояние депрессии, апатии или, наоборот, повышение агрессивности
- Отсутствие интереса к сексуальной жизни
- Снижение или полное отсутствие аппетита
Конечно, эти проявления слишком общие и не могут однозначно говорить о проблемах с холестерином. Однако в любом случае стоит посетить врача, сделать анализ крови на холестерин и получить необходимые рекомендации по исправлению ситуации.
Симптомы высокого уровня холестерина

Конкретных симптомов, по которым без анализов можно с уверенностью сказать о повышении уровня холестерина в организме человека, нет. Есть определенные признаки, позволяющие заподозрить проблемы такого рода. К ним относятся:
- Плотные небольшие узелки желтоватого цвета, заметные на коже век, однако могут быть расположены и в любом другом месте. Это подкожные отложения холестерина, которые являются основным признаком для самостоятельной диагностики.
- Боли в сердце, что может свидетельствовать о локализации холестериновых бляшек в сосудах, ответственных за кровоснабжение сердечной мышцы.
- Боли в ногах при движении в случае проблем с сосудами, ведущими к тканям нижних конечностей.
- Заметный ободок светло-серого цвета, располагающийся по краям роговицы глаза (может считаться симптомом, если появляется раньше 50 лет).
- Ранняя седина, причиной которой становится нарушение кровоснабжения волосяных луковиц, в результате чего они недополучают питательных веществ и теряют собственную пигментацию.
Все вышеописанные признаки проявляются в случае, если уровень холестерина в крови существенно превышает норму, или же это состояние продолжается довольно долгий период. Так как на начальном этапе при незначительно увеличенном холестерине никаких симптомов нет, рекомендуется регулярно проводить соответствующий анализ крови, чтобы отслеживать состояние данного показателя и при появлении отклонений от нормы провести соответствующее лечение.
Причины повышения уровня холестерина
Причинами повышения холестерина в крови могут быть следующие врожденные или приобретенные факторы:
Холестерин в продуктах содержится часто; это почки, яйца, некоторые виды морепродуктов. Однако их употребление не оказывает существенного влияния на уровень холестерина, а вот те блюда, в которых содержится большое количество насыщенных жиров, при регулярном употреблении способны изменить этот показатель в сторону увеличения.
- Наследственность.
В случае, если человек унаследовал от родителей определенный набор генов, приводящих к аномальному синтезу холестерина, риск повышения этого вещества в крови существенно возрастает. Этот фактор не всегда приводит к увеличению холестерина, так как большую роль все же играет образ жизни и в частности питание.
- Заболевания, приводящие к определенным нарушениям.
Это гипертония, заболевания почек и печени, патологии поджелудочной железы, сахарный диабет двух типов, гипотериоз.
- Вредные привычки.
Курение, злоупотребление алкоголем.
- Длительный прием некоторых лекарственных препаратов
Иммунодепрессанты, оральные контрацептивы, гормональные стероидные препараты.
Определенная гормональная перестройка, которая происходит в организме беременной женщины, приводит к существенному повышению уровня холестерина в крови, нередко до 2 раз. Это нормальное состояние, которое способствует развитию плода и сохранению здоровья самой женщины.
- Малоподвижный образ жизни.
Сидячая работа, отсутствие необходимого уровня физической активности – причины холестерина, а также избыточного веса, часто выступающего спутником увеличения холестерина в крови.
Многочисленные исследования также подтвердили взаимосвязь уровня холестерина и стрессовых ситуаций. Концентрация холестерина в крови существенно возрастает в период сильного эмоционального напряжения и возвращается к нормальным показателям, когда воздействие стресса заканчивается. Статистика показывает, что у людей, которые хотя бы раз на протяжении года подвергались стрессу на работе, показатели «плохого» холестерина превышали аналогичные показатели у тех, кто смог избежать стресса, на 17%, а концентрация «хорошего» холестерина была снижена, что тоже является негативным последствием для организма.
Лечение при высоком уровне холестерина

Так как высокий уровень холестерина является причиной развития атеросклероза и может привести к существенным проблемам со здоровьем, при диагностике данного состояния необходимо проводить определенные терапевтические мероприятия. Наиболее эффективным считается комплексный подход, при котором пациенту требуется сочетать медикаментозную терапию с определенной корректировкой собственного образа жизни для исключения внешних факторов риска. Однако медикаменты назначаются только в тех случаях, когда немедикаментозные способы лечения не дают результатов в течение определенного периода, либо для пациентов из категории риска.
Изменение образа жизни
Так как многие компоненты образа жизни влияют на показатели холестерина в крови, при его увеличении в первую очередь требуется пересмотреть свои привычки и устранить те, которые могут выступать причинами повышения холестерина. Так как некоторое влияние на общий уровень оказывает холестерин в продуктах, в первую очередь это определенная диета при холестерине, подробнее о которой будет сказано немного позже. Однако питание – это не единственный внешний фактор, поэтому понадобится изменить свой образ жизни в соответствии со следующими критериями:
- Двигательная активность.
Это особенно касается тех, кто на работе проводит много времени в сидячем положении. В зависимости от уровня физической подготовки, возраста и состояния здоровья необходимо выбрать для себя какой-нибудь легкий вид спорта или же просто уделять больше внимания пешим прогулкам на свежем воздухе. Дело в том, что любые такие действия приводят к активизации обмена веществ, а также устраняют застой желчи в желчевыводящих протоках, за счет чего лишний холестерин будет более эффективно выводиться из организма естественным способом.
- Снижение веса тела до нормального уровня.
Существует определенная взаимосвязь между ожирением и уровнем холестерина в крови, и тучные люди чаще страдают от его избытка. Если соблюдение диеты и регулярная двигательная активность не помогают, лучше обратиться к врачу, который подскажет более эффективные и в то же время безопасные для организма способы похудения.
- Отказ от вредных привычек.
Курение и алкоголь нарушают нормальную работу всех систем организма, в том числе негативно влияя на обмен веществ, замедляя его, из-за чего может расти уровень холестерина. Если зависимость слишком сильная и самостоятельно бросить курить и употреблять алкоголь затруднительно, лучше позаботиться о своем здоровье, доверив его специалисту.
Все вышеперечисленное должно стать не просто временной мерой, а ежедневными привычками, так как такой образ жизни не только положительно влияет на уровень холестерина, но и в целом улучшает состояние организма.
Медикаментозные способы снижения уровня холестерина
Существует лекарственная терапия, помогающая снизить уровень холестерина до нормальных для данной категории пациентов показателей. В первую очередь это фибраты – препараты, которые способствуют подавлению производства печенью липопротеинов очень низкой плотности. Эти препараты могут также использоваться в случае повышенного холестерина ЛПНП, однако неэффективны для устранения избытка липопротеинов низкой плотности. Для решения данного вопроса предлагается комбинировать фибраты с другими препаратами – статинами, за счет чего можно не только нормализовать уровень липопротеинов низкой плотности, но и повысить количество «хорошего» холестерина в крови.
Статины тоже часто применяются для снижения уровня холестерина. Действие данных препаратов основано на снижении выработки ферментов, от которых зависит синтез холестерина в организме. Общий холестерин при этом снижается примерно на 30%, так называемый «плохой» холестерин – на 50% и более. При этом полезный холестерин повышается. Хотя статины демонстрируют такие хорошие показатели, для достижения нужного эффекта необходимо принимать их постоянно, поэтому следует знать и о побочных действиях таких препаратов. К ним относятся бессонница и головная боль, тошнота, диарея, метеоризм, запор, а также астенический синдром. Главный побочный эффект – это влияние на печень, поэтому, всем кто принимает статины постоянно, 1 раз в 3 месяца надо контролировать ферменты печени (АЛАТ, АСАТ). Но сейчас существуют современные препараты, которые даже в малых дозах имеют хороший эффект, при этом не оказывают влияния на печень. Тем не менее, существует категория пациентов, которым обязателен прием статинов: это те, кто перенес инфаркт или инсульт, операцию на сердце, при остром коронарном синдроме. При низких рисках назначение статинов нецелесообразно.
Для того, чтобы понизить холестерин, могут использоваться препараты желчных кислот, которые связывают сами желчные кислоты в организме, в результате чего они в меньшем количестве возвращаются в печень. Это провоцирует печень на усиленное производство желчных кислот, поскольку организм стремится восстановить их количество. Печень начинает вырабатывать желчные кислоты, преобразовывая их из холестерина, в результате чего его количество в крови понижается.
Еще один компонент лечения высокого холестерина – это никотиновая кислота, которая содержится в ряде препаратов. Это наиболее эффективное средство, которое позволяет одновременно повысить уровень «хорошего» холестерина и снизить «плохой» холестерин. Если принимать исключительно препараты никотиновой кислоты, возможно повысить холестерин ЛПВП на 30% и больше.
Относительно недавно были разработаны препараты-ингибиторы абсорбции холестерина, что стало новым словом в лечении повышенного холестерина в крови. Механизм их действия основывается на снижении способности кишечника всасывать холестерин, в результате чего уровень «плохого» холестерина в крови понижается. Возможно незначительное повышение уровня «хорошего» холестерина, однако влияние ингибиторов на данный показатель является минимальным.
При развитии атеросклероза, который является следствием высокого уровня холестерина в крови, назначают препараты для снятия симптомов заболевания – снотворные, успокоительные, антидепрессанты и прочее. В данном случае также актуальны лекарства, активизирующие кровообращение.
В большинстве случаев препараты, непосредственно влияющие на уровень холестерина в крови, назначают в тех случаях, когда другие средства не помогают или имеются показания для их применения. Если семейный анамнез больного подтверждает его отношение к группе риска (неоднократные случаи заболеваний, связанных с повышенным холестерином, в том числе инфаркты, инсульты, гангрена), медикаментозное лечение может быть назначено даже при незначительном увеличении холестерина и даже в качестве профилактической меры.
В настоящее время часто назначаются статины, которые представлены медикаментозными средствами нескольких поколений. Последнее поколения статинов, полученное в результате длительных медицинских исследований и разработок, обладает существенно меньшим количеством побочных эффектов по сравнению с препаратами первого поколения. При этом их эффектом является не только снижение уровня ЛПНП, но и повышение «хорошего» холестерина, что, в свою очередь, дополнительно снижает риск развития атеросклероза. Если у пациента, принимающего статины последнего поколения, уже имеются атеросклеротические бляшки на внутренних стенках сосудов, действие препарата стабилизирует их, предотвращая их разрыв, и, как следствие, выступая в качестве профилактического действия против инфарктов и инсультов. Эффект от применения статинов становится заметен уже в течение первого месяца.
Для многих больных применение одних лишь статинов недостаточно для получения устойчивого и долговременного эффекта, поэтому эти препараты сочетают с другими необходимыми лекарствами: бета-блокаторами, антиагрегантами и ингибиторами АПФ. Согласно результатам исследований именно данная комбинация является наиболее действенной в качестве лечебного средства, поэтому на сегодняшний день статины нередко комбинируют с другими препаратами в одной таблетке. Но даже современные препараты, обладающие низким уровнем побочных эффектов, недопустимо назначать себе самостоятельно, без проведения анализа на содержание холестерина и консультации с лечащим врачом по поводу требуемого вида препаратов.
Диета при высоком уровне холестерина

Диета при холестерине – основной и рекомендованный немедикаментозный способ лечения повышенного уровня этого вещества. Основная задача в данном случае заключается в существенном снижении ежедневного потребления жиров, поэтому потребуется исключить из рациона следующие продукты и блюда:
- Шоколад, сладости, торты, пирожные, хлебобулочные изделия.
- Любые жирные соусы.
- Насыщенные бульоны из мяса или рыбы.
- Жирные сорта мяса.
- Все субпродукты без исключения.
- Молочные продукты, жирность которых составляет более 5%.
- Крепкий черный чай, кофе, какао
Выбирая продукты, важно обращать внимание на их состав, в частности на содержание в них транс-жиров. Они представляют собой разновидность ненасыщенных жиров, которые получены путем гидрогенизации и несут двойную опасность для уровня холестерина в крови, повышая количество «плохого» холестерина и одновременно снижая уровень «хорошего». Поэтому не стоит употреблять в пищу никакие продукты, на этикетках которых в составе указаны гидрогенизированные транс-жиры.
Пересматривая собственный рацион в целях снижения уровня холестерина, важно не только исключить из рациона вредные продукты, повышающие холестерин, но и использовать в своем меню полезную еду, способствующую нормализации холестерина. К таким продуктам относятся:
- Цельнозерновой хлеб, хлебобулочные изделия из муки грубого помола.
- Каши и супы с крупами.
- Фрукты, овощи, ягоды.
- Нежирные молочные продукты.
- Морепродукты.
- Соки из свежих фруктов, ягод или овощей.
- Нежирное мясо в небольших количествах.
- Зеленый чай.
- Орехи (в небольших количествах. 5 раз в неделю по 30 грамм).
Диета при холестерине подразумевает, что питаться необходимо не менее 5 раз в день, при этом сюда входит три основных приема пищи и два перекуса. Важно помнить и о том, что необходимо готовить продукты правильно: в этом случае нужно минимизировать количество жареной пищи, заменив этот способ приготовления на тушение, запекание или приготовление на пару.
Для улучшения кровообращения, обмена веществ и нормализации общего состояния организма требуется обеспечить его необходимым количеством воды, не менее 8 стаканов чистой питьевой воды в день. Это также положительно скажется на массе тела и поможет избавиться от лишнего веса – частого спутника повышенного холестерина в крови.
Существуют продукты, которые являются естественным средством, снижающим уровень холестерина в крови. Их введение в рацион на постоянной основе поможет эффективно бороться с лишним холестерином. Рекомендуется употреблять на завтрак овсяную кашу или хлопья; уже через несколько недель такого питания возможно снижение холестерина на 5%. Еще один общедоступный продукт – это чеснок, который не только способен бороться с холестерином, но и оказывает благотворное влияние на стенки сосудов, укрепляя их. Для того, чтобы чеснок подействовал, необходимо съедать 2-3 зубчика чеснока каждый день. Однако этого не рекомендовано делать тем, у кого имеются проблемы с пищеварением; лучше проконсультироваться с врачом для того, чтобы определить, можно ли применять такой способ снижения холестерина.
От такой привычной заправки салатов, как майонез, при высоком уровне холестерина следует отказаться, лучше заменить его на полезный продукт – оливковое масло холодного отжима. Оно не только поможет избавиться от лишнего холестерина, но и обеспечит общеукрепляющее действие на организм.
Профилактика высокого уровня холестерина

Даже при наследственной предрасположенности и высоком риске увеличенного уровня холестерина определенные профилактические меры помогут избежать его повышения и связанных с этим состоянием неприятных последствий, в том числе атеросклероза.
Здоровый образ жизни – лучшая профилактика повышенного уровня холестерина в крови, поэтому в случае наличия таких вредных привычек, как алкоголь и курение, от них следует отказаться как можно быстрее. Переедание – еще один негативный фактор, особенно если употреблять в пищу жирные и тяжелые продукты большими порциями. Полезные продукты и режим питания в одно и то же время 5-6 раз в день станут лучшим вариантом для профилактики повышения холестерина. Еще одним несомненным компонентом здорового образа жизни является активность, поэтому, если нет возможности постоянно заниматься каким-либо видом спорта, лучше выделить достаточно времени на пешие прогулки на свежем воздухе. Полезны будут плавание, езда на велосипеде или даже обычная зарядка по утрам.
Так как стрессовые ситуации являются одной из причин увеличения холестерина в крови, важно по возможности избегать эмоционального напряжения. Конечно, стресс возникает вне зависимости от желания человека попасть в такую ситуацию, однако и в этом случае можно оградить себя от его влияния. Для этого нужно научиться правильно реагировать на стресс; этому могут помочь различные практики, к примеру, медитация или йога. Прослушивание расслабляющей музыки также может способствовать стабилизации эмоционального состояния и предотвратить повышение уровня холестерина в крови.
Учеными было установлено, что употребление витамина Е предотвращает риск повышенного холестерина, являясь препятствием к образованию холестериновых бляшек. Поэтому стоит ввести в свой рацион продукты, содержащие данный витамин (растительные масла, грецкие орехи, некоторые бобовые и прочее), или же принимать его в таблетках.
Холестерин – вещество, необходимое для нормального функционирования организма человека, однако только в том случае, если его баланс находится в пределах нормы. Повышенный уровень холестерина может привести к атеросклерозу и его последствиям, поэтому рекомендуется быть внимательнее к данному показателю, периодически проверяя кровь на холестерин и предпринимая определенные профилактические действия. В случае, если анализ показывает повышенный холестерин, необходимо проконсультироваться с врачом и соблюдать его рекомендации для того, чтобы позаботиться о собственном здоровье как можно раньше.
Диета при повышенном холестерине
Чем опасен «плохой» холестерин и как можно его понизить? Какие продукты рекомендовано употреблять, а от каких лучше отказаться?
Содержание
Роль «хорошего» и «плохого» холестерина
Холестерин (общий холестерол) – жироподобное вещество, необходимое для нормального функционирования клеток организма, переваривания пищи и синтеза многих гормонов. Но если его слишком много, повышается риск развития ишемической болезни сердца или инсульта. Именно поэтому диета при повышенном холестерине имеет важное значение.
Вместе с экспертами Роскачества, доктором медицинских наук Марият Мухиной и кардиологом Марией Королёвой, мы расскажем, о чем говорит повышенный уровень холестерина, какие продукты обязательно должны присутствовать в рационе питания и что исключить при повышенном холестерине.
Холестерин по кровеносной системе переносят сложные белки – липопротеины.
Что такое «плохой» холестерин?
ЛПНП (липопротеины низкой плотности) – «плохой» холестерин – составляют б ó льшую часть холестерина в организме. Если ЛПНП слишком много, то они оседают на стенках кровеносных сосудов и со временем образуются бляшки, из-за которых внутренние стенки сосудов сужаются. Это сужение блокирует приток крови к сердцу и другим органам, повышается риск развития сердечно-сосудистых заболеваний и инсульта.
Что такое «хороший» холестерин?
ЛПВП (липопротеины высокой плотности) – «хороший» холестерин – поглощают «плохой» и переносят в печень, а она выводит их из организма. Высокий уровень ЛПВП снижает риск развития сердечно-сосудистых заболеваний и инсульта. Но ЛПВП не полностью устраняют ЛПНП – только от 1/3 до 1/4 части.
Причины повышения «плохого» холестерина
- Жирная пища
- Мало спорта
- Лишний вес
- Курение
- Алкоголь
- Генетика
- Возраст
- Заболевания
Нездоровый образ жизни
«Плохой» холестерин (ЛПНП) повышается из-за употребления жирной пищи, недостаточной физической нагрузки, избыточного веса, курения и употребления алкоголя.
Возраст и заболевания
«Плохой» холестерин может повышаться с возрастом или в связи с такими заболеваниями, как гипертония и диабет.

– Холестерин – это строительный материал клетки. Повышение холестерина может говорить о том, что организм «ремонтирует», обновляет ткани или органы. А это значит, что где-то в вашем организме может протекать деструктивный процесс. Его необходимо найти! Возможно, это скрытое воспаление либо деструкция каких-то тканей, поэтому, проверяя липидный спектр, проверяйте и гормональный профиль, сделайте коагулограмму и биохимию крови.
Генетика
Часто причиной высокого уровня «плохого» холестерина бывает генетическая предрасположенность. Нередко у молодых людей, ведущих здоровый образ жизни, анализ на липидный профиль неожиданно показывает чрезвычайно высокий уровень ЛПНП. Это проявление наследственного заболевания – семейной гиперхолестеринемии (СГ), при котором холестерин хуже расщепляется в организме.
Без терапии СГ может привести к развитию сердечно-сосудистых заболеваний в очень молодом возрасте. Но как только диагноз поставлен, заболевание можно лечить с помощью медикаментов, правильного питания и физической активности.
Ниже мы рассказываем, каким должен быть нормальный уровень холестерина, а затем о том, как снизить «плохой» холестерин, о продуктах питания и нюансах рациона при повышенном холестерине.
Каким должен быть уровень холестерина и его диагностика
Большое количество «плохого» холестерина в организме не сопровождается какими-либо симптомами. Поэтому, чтобы выяснить, все ли показатели в норме, необходимо сдать кровь на определение липидного профиля. В течение 9–12 часов перед анализом следует воздержаться от еды и не пить ничего, кроме воды.
- Общий холестерин – состоит из холестерина – липопротеинов низкой плотности (ЛПНП), а также холестерина – липопротеинов высокой плотности (ЛПВП).
- ЛПНП («плохой») холестерин – основной источник накопления холестерина и закупорки артерий.
- ЛПВП («хороший») холестерин – помогает выводить холестерин из ваших артерий.
- Не-ЛПВП (Non-HDL) – количество общего холестерина минус ЛПВП. Показатель включает в себя ЛПНП и другие типы холестерина, такие как ЛПОНП (липопротеины очень низкой плотности).
- Триглицериды – еще одна форма жира в крови, которая может повысить риск развития сердечных заболеваний, особенно у женщин.
Высокий уровень триглицеридов в сочетании с высоким уровнем ЛПНП («плохого») холестерина и низким уровнем ЛПВП («хорошего») холестерина способствует образованию бляшек на стенках артерий.
Нормальный уровень холестерина в зависимости от возраста и пола
Количество холестерина измеряется в миллиграммах на децилитр (мг/дл).
| Тип холестерина | Нормальный уровень холестерина, мг/дл |
|---|---|
| Общий холестерин | Менее 170 |
| Не-ЛПВП | Менее 120 |
| ЛПНП | Менее 100 |
| ЛПВП | Более 45 |
| Тип холестерина | Нормальный уровень холестерина, мг/дл |
|---|---|
| Общий холестерин | 125–200 |
| Не-ЛПВП | Менее 130 |
| ЛПНП | Менее 100 |
| ЛПВП | 40 и выше |
| Тип холестерина | Нормальный уровень холестерина, мг/дл |
|---|---|
| Общий холестерин | 125–200 |
| Не-ЛПВП | Менее 130 |
| ЛПНП | Менее 100 |
| ЛПВП | 50 и выше |
Также холестерин измеряют в ммоль/л. В идеале у женщин ЛПВП должен быть 0,9–1,9 ммоль/л, а у мужчин 0,7–1,7 ммоль/л.
| Параметр | Уровень холестерина (ммоль/л) |
|---|---|
| Общий холестерин | 5 или ниже |
| ЛПВП | 1 или выше |
| ЛПНП | 4 или ниже |
| Триглицериды натощак | 1,7 или ниже |
| Триглицериды не натощак | 2,3 или ниже |
| Общий холестерин относительно ЛПВП | 6 или ниже |
У женщин с наступлением менопаузы снижается синтез эстрогена, а он помогает регулировать выработку ЛПВП, и, соответственно, в организме повышается «плохой» холестерин.
Как понизить «плохой» холестерин
Занимайтесь спортом не менее двух с половиной часов в неделю. Можно просто быстро ходить во время прогулки, плавать, кататься на велосипеде.
Бросьте курить. Курение способствует повышению уровня ЛПНП.
Сократите потребление жирной пищи, особенно продуктов, содержащих триглицериды (насыщенные жиры).
Постарайтесь ввести в свой рацион продукты, которые помогут понизить холестерин.
Запрещенные продукты при повышенном холестерине
Откажитесь от колбасных изделий, жирного мяса, креветок, сливочного масла, свиного сала, топленого масла, твердых сыров, а также любых продуктов, содержащих кокосовое или пальмовое масло. Кроме того, вам нужно ограничить потребление рафинированного сахара и быстрых углеводов, таких как белый хлеб, белая мука, белый рис, сладости, включая сладкие газированные напитки.
Снижение в рационе насыщенных жиров до уровня менее 7% от общего ежедневного потребления может снизить уровень холестерина ЛПНП на 8–10%.
Рацион при повышенном холестерине
Определенные компоненты, содержащиеся в продуктах питания, могут уменьшать количество «плохого» холестерина в организме:
- клетчатка связывает холестерин и выводит его до того, как он попадет в кровоток;
- полиненасыщенные жиры непосредственно снижают уровень ЛПНП;
- растительные стерины и станолы (вещества, содержащиеся в растениях) помогают блокировать всасывание холестерина.
Снизить уровень «плохого» холестерина и улучшить здоровье сердечно-сосудистой системы можно, если добавить в рацион большое количество клетчатки (фрукты, овощи, цельнозерновые и бобовые культуры), минимизировать количество насыщенных жиров и простых углеводов, повышающих уровень ЛПНП.
В американских рекомендациях диет для снижения холестерина фигурирует обилие фруктов (даже на ужин), обилие картофеля и сладкого картофеля батата, арахиса и арахисовой пасты.
Возможно, холестерин при такой диете и будет снижен. Но вот вес, если вы склонны к полноте, скорее всего, станет еще больше.
Ужин желательно легкий, овощной, без фруктов. Напомним, фрукты содержат много сахара, ранее мы писали, сколько фруктов и овощей можно есть в день.
– Овощи на ужин тоже надо не все подряд, а с низким гликемическим индексом, – подчеркивает диетолог Марият Мухина. – Забудьте про вареную свеклу и вареную морковь, про картофель в любом виде (исключение – синий картофель). Можно драники из капусты белокочанной, запеканки из цветной капусты и брокколи, томатные гратены, овощные салаты…
Кроме того, в американских вариациях меню часто присутствуют креветки – их лучше заменить на кальмаров, это чистый белок.
Продукты, понижающие «плохой» холестерин
Рассмотрим подробнее, что можно и нельзя есть при повышенном холестерине. Рекомендации относительно питания при высоком холестерине у женщин и мужчин не различаются. Но женщинам после менопаузы следует особенно внимательно относиться к своему рациону.
Овсянка, овсяные хлопья и отруби содержат необходимое количество растворимой клетчатки. Добавьте банан или немного клубники. Желательно употреблять от 20 до 35 г клетчатки в день, причем 5–10 г должны приходиться на растворимую.
Фасоль тоже очень богата растворимой клетчаткой. Кроме того, организму требуется некоторое время для ее переваривания, а это значит, что дольше сохраняется чувство сытости после еды. Это одна из причин, по которой фасоль рекомендована людям, пытающимся похудеть.
Ячмень, коричневый (бурый) рис, киноа и другие цельные злаки. Подобно овсу и овсяным отрубям, ячмень и другие цельные злаки могут помочь снизить риск развития сердечно-сосудистых заболеваний, главным образом благодаря содержащейся в них растворимой клетчатке.

– Бурый, коричневый или красный рис — это рис коричневого цвета, с которого не удалена оболочка. БАДы на его основе обычно назначают для снижения холестерина молодым людям или тем, у кого причиной высокого уровня «плохого» холестерина является генетическая предрасположенность.
Овощи. Разные виды капусты (белокочанная, брокколи, цветная, брюссельская), баклажаны, тыква, кабачки, морковь прекрасно понижают «плохой» холестерин. Съедайте их не менее 400 г в день.
Яблоки, виноград, клубника, цитрусовые. Эти фрукты богаты пектином – тип растворимой клетчатки, которая снижает уровень ЛПНП.
Авокадо является мощным источником питательных веществ и мононенасыщенных жирных кислот. Авокадо полезно для сердца и может помочь снизить уровень ЛПНП у людей с избыточным весом или ожирением.
Орехи. Многочисленные исследования показывают, что употребление миндаля, грецких орехов, арахиса и других орехов полезно для сердца. Но не забывайте, что они очень калорийны, поэтому достаточно 30 г в день в качестве перекуса.
Растительные масла. Вместо сливочного масла используйте для приготовления пищи оливковое, рапсовое, подсолнечное, сафлоровое.
Соя. Употребление 25 г соевого белка в день может снизить уровень ЛПНП на 5–6%.
Жирная рыба содержит высокий уровень омега-3 жирных кислот, которые могут уменьшить количество триглицеридов в крови, а также понизить артериальное давление и риск образования тромбов.
Чтобы снизить «плохой» холестерин, желательно употреблять не менее двух порций рыбы в неделю, лучше в запеченном виде или приготовленную на гриле. Это позволит избежать добавления вредных жиров.
Самые высокие дозы омега-3 жирных кислот в скумбрии, сельди, тунце, лососе, форели.
Такие продукты, как грецкие орехи, льняное семя и рапсовое масло, также содержат омега-3 жирные кислоты.
– Еще при повышенном холестерине рекомендуются ферментированные продукты, – добавляет доктор Марият Мухина. – Моченые яблоки, клюква, брусника, квашеная капуста.
Примерное меню на неделю
Доктор Мухина составила для наших читателей пример, каким может быть ежедневное меню в течение недели. Оно предназначено для людей с изюбыточным весом и ожирением. Если у вас повышенный хллестерин, но нормальный вес, то в таком меню могут быть еще и рекомендованные крупы (рис, киноа, гречка, кускус, перловка, просо).
1/4 стакана малины
1/4 стакана малины
А если диета не помогает?
Если диеты оказывается недостаточно, чтобы нормализовать уровень холестерина, то врач назначает холестериноснижающие препараты, в зависимости от того, какая фракция ЛП повышена и т.д. Чаще всего это статины, которые эффективно снижают уровень ЛПНП. Статины – лекарственные вещества, которые подавляют фермент печени, вырабатывающий холестерин, а также ускоряют метаболизм «плохого» холестерина. На сегодняшний день они считаются наиболее действенным средством для коррекции уровня холестерина, применяются при первичной и вторичной профилактике осложнений атеросклероза. При правильном приеме снижают риск развития инфаркта, инсульта и сердечной недостаточности.

– Сейчас в научном сообществе идет дискуссия по поводу статинов, диетологи придерживаются мнения, что спешное назначение статинов неоправданно. Я считаю, что статины надо применять, когда уже испробованы все методы диетотерапии, натуропатии, фитотерапии, иглоукалывания и т.д. Если они в течение шести месяцев не оказали эффекта, тогда настает черед статинов или других холестериноснижающих препаратов.
Холестерин может быть повышен даже у худых людей!
Помните, что высокий уровень «плохого» холестерина опасен тем, что не имеет симптомов. Отсутствие полноты, ожирения не говорит о том, что у вас нет холестерина в сосудах.
Поэтому если у ваших родителей были такого рода проблемы или вы ведете не самый здоровый образ жизни, то лучше сдать анализ на липидный профиль и убедиться, что все показатели в норме. Если нет, то своевременно принять меры.
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна.
Источник https://belomorskaya.clinic/news/vysokij-holesterin-v-krovi/
Источник https://medaboutme.ru/zdorove/spravochnik/slovar-medicinskih-terminov/kholesterin/
Источник https://rskrf.ru/tips/eksperty-obyasnyayut/dieta-pri-povyshennom-kholesterine/





