Растяжение связок — симптомы и лечение
Что такое растяжение связок? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сапункова Сергея Александровича, травматолога со стажем в 10 лет.
Над статьей доктора Сапункова Сергея Александровича работали литературный редактор Вера Васина , научный редактор Матвей Шильцин и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Растяжение связок (Sprain) — это разрыв структур, стабилизирующих сустав. Обычно оно возникает из-за резких движений, превышающих нормальную амплитуду сустава [1] . Проявляется ограничением или, наоборот, излишней подвижностью сустава, отёком, синяком, болью при движениях и надавливании на повреждённую область.
В обиходе боль в области суставов, возникшую после падения или неудачного движения, называют «растяжением сухожилий», «растяжением связок», «растяжением мышц», но это не одно и то же.
Связки — это структуры из соединительной ткани, которые соединяют кости и стабилизируют сустав независимо от того, бежит человек или лежит. Они содержат много нервных окончаний, позволяющих определить положение сустава, амплитуду движений и т. д.
Сухожилия — это структуры из соединительной ткани, с помощью которых мышцы прикрепляются к костям. Иногда сухожилия выполняют роль активных стабилизаторов суставов, т. е. удерживают кость в суставе во время движений.
Мышцы — это органы, которые состоят из мышечной ткани, способной сокращаться под влиянием нервных импульсов. Сокращаясь и расслабляясь, они играют роль активных стабилизаторов сустава, обеспечивают движение и правильное пространственное расположение костей, образующих сустав.
Причины растяжения связок
Чаще всего растяжение связок происходит, когда человек подворачивает ногу при ходьбе, спотыкается или падает. Кроме того, с подобным повреждением периодически сталкиваются люди, которые активно занимаются спортом. Травмы могут возникнуть при подъёме тяжёлых грузов, резком замахе или броске мяча
Факторы, способствующие растяжению связок:
-
; ;
- возраст — чем старше человек, тем выше риск повреждения связок;
- особенности строения стопы — плоскостопие или высокий подъём;
- неудобная обувь;
- неподготовленность к спортивной нагрузке.
Эти факторы снижают способность связок выдерживать нагрузки, что повышает риск получить травму.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы растяжения связок
Растяжение связок проявляется следующими симптомами:
- Боль при движениях в суставе, усиливается при попытке повернуть сустав в повреждённую сторону.
- Боль при надавливании на область растянутых связок и места их крепления к костям.
- Боль при попытке опереться на ногу с повреждёнными связками. В редких случаях наступить на ногу вообще не удаётся.
- Постепенно нарастающий отёк. Иногда он достигает больших размеров, например обхват ноги может увеличиться на 2–3 см.
- Гематома (синяк), покраснение и повышение температуры кожи в области травмы. Часто гематома появляется на второй день и располагается чуть ниже места травмы.
- При травме средней силы значительно ограничена подвижность сустава. Из-за боли невозможно совершить движение в суставе, например не сгибается или не разгибается рука в локте.
- При полном разрыве связки сустав становится излишне подвижным и нестабильным, что особенно заметно после спадания отёка. Подвижность, как правило, сопровождается различной силы болевыми симптомами — от лёгкого дискомфорта до резкой боли.
- При средней и сильной травме иногда можно услышать хлопок — это признак порвавшегося в связке волокна [3] .
Растяжение связок у детей
У детей связки более эластичны, чем у взрослых, поэтому повреждаются реже. Симптомы у детей и взрослых одинаковы. Причина травмы та же — неудачная нагрузка на конечности.
Патогенез растяжения связок
Связки выглядят как твёрдые белые полоски тканей, надёжно прикреплённые к костям [1] . Они состоят из воды (на 60–70 %) и сухого вещества. До 80 % сухого вещества составляет белок коллаген I и II типа. Кроме того, в связках содержится белок эластин. Превращаясь, подобно пружине, из шаровидной структуры в спиральную, эластин позволяет связкам сопротивляться растяжению.
Также в связках содержатся фибробласты. Их количество может различается даже в разных частях одной связки. Чем больше фибробластов, тем быстрее ткань восстанавливается после травмы.
Связки пронизаны мелкими сосудами и нервными клетками. Они обеспечивают приток крови и питательных веществ, а также иннервацию — связь органов и тканей с центральной нервной системой при помощи нервов.
Повреждение связок и кровеносных сосудов запускает последовательную реакцию, постепенно приводящую к заживлению связок.
Восстановление связок проходит в три стадии:
- Воспалительная стадия.
- Стадия восстановления, или выработки коллагена.
- Стадия ремоделирования, или перестройки новой ткани.
Воспалительная стадия
Первая стадия длится 8–10 дней. Сперва образуется гематома и возникает воспалительная реакция, при которой начинает накапливаться белок фибрин. Его сгустки составляют основу тромба, который образуется при свёртывании крови. В течение 2–3 дней после травмы сгусток фибрина заполняется клетками, в том числе фибробластами, вырабатывающими белки. Затем сгусток и погибшие ткани заменяются на мягкий и рыхлый волокнистый матрикс, содержащий содержащий коллаген III типа, много воды и гликозаминогликанов.
Гликозаминогликаны — это углеводы, входящие в состав межклеточного вещества соединительной ткани. Вместе с волокнами коллагена и эластина гликозаминогликаны образуют соединительнотканный матрикс — основное вещество связок.
В течение 3–4 дней сосудистые пучки из окружающей ткани прорастают в повреждённую область и обеспечивают приток крови. Сгусток фибирина, пронизанный сосудами, называется грануляционной тканью. Она заполняет дефект и незначительно распространяется в окружающую ткань. Прочность грануляционной ткани невелика, она легко может разорваться.
Восстановительная стадия
В течение следующих нескольких недель растёт количество фибробластов. Они продолжают вырабатывать клетки фиброзной ткани, содержащей много коллагена III типа. Коллаген в травмированной области синтезируется в 3–4 раза быстрее, чем в неповреждённой ткани. Больше всего коллагена вырабатывается с 4-й по 12-ую неделю после травмы. Постепенно в тканях растёт концентрация коллагена I типа и уменьшается количество воды. Чем больше содержание коллагена, тем прочнее и неэластичнее становится новая ткань.
Стадия ремоделирования
В повреждённой области образуется избыток неэластичной ткани с плохо организованной структурой. Ремоделирование, или перестройка, укрепляет эту ткань — заменяются клетки, удаляется лишний матрикс. Увеличивается концентрация коллагена и диаметр его фибрилл, изменяется соотношение коллагена I и III типа: коллагена I типа становится больше.
Как правило, ткани начинают перестраиваться в первые несколько недель после травмы. В них становится меньше фибробластов, упорядочиваются молекулы коллагена. Через несколько месяцев после травмы структура тканей стабилизируется, предположительно это связано с ответом на нагрузки.
Основная перестройка тканей продолжается 4–6 месяцев после травмы, но незначительные изменения ткани могут длиться годами. Со временем коллаген стабилизируется поперечными связями, его молекулы собираются в волокна, в результате увеличивается прочность связок и сухожилий [1] .
Классификация и стадии развития растяжения связок
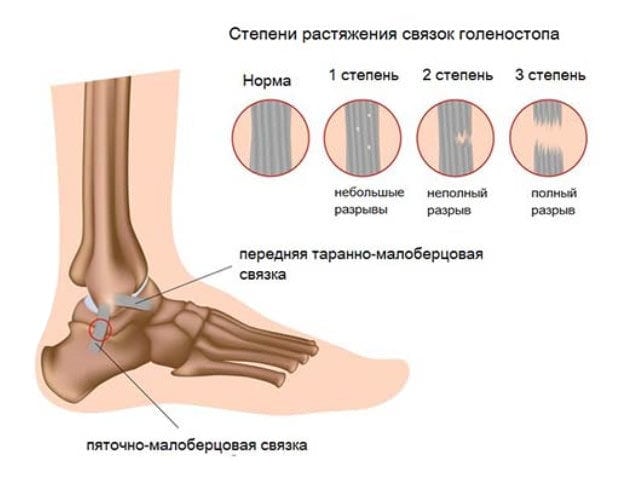
Степени повреждения связок:
- Растяжение связок I степени (лёгкое) — это незначительное растяжение, т. е. микроскопический разрыв волокон связки. При таком повреждении возникает лёгкая боль и припухлость вокруг травмированного сустава.
- Растяжение связок II степени (умеренное) — это частичный разрыв связки, который проявляется умеренной болью и припухлостью.
- Растяжение связок III степени (тяжёлое) — это полный разрыв связки. Для такой травмы характерна резкая боль и ощущение подвижности, несвойственной этому суставу [4] .
Чаще всего повреждаются связки голеностопного, коленного и лучезапястного сустава, пальцев и кисти.
Растяжение связок голеностопного сустава
Среди повреждений связок коленного сустава наиболее распространена травма связок наружной группы: пяточно-малоберцовой связки, передней и задней таранно-малоберцовой связки.
Эти связки, как правило, повреждаются при вращении стопы внутрь, т. е. при подворачивании ноги. Такая травма сопровождается аномальной подвижностью в суставе.
Как правило, после осмотра проводится рентген голеностопного сустава. При лечении к ноге прикладывают холод, обездвиживают сегмент ноги, снимают с неё нагрузку при помощи костылей или трости, проводят физиотерапевтические процедуры. Обычно ногу фиксируют на три недели, реабилитация длится до 12 недель.
Если связки травмируются повторно, можно говорить о нестабильности голеностопного сустава. Она проявляется ощущением неустойчивости в повреждённом суставе при ходьбе или занятиях спортом. Как правило, в таких случаях показано хирургическое лечение.
Если пациент чувствует, что в голеностопном суставе смещаются кости и возникает аномальная подвижность, то это признак разрыва связки. В таком случае необходимо посетить травматолога-ортопеда, в части случаев потребуется операция.
Растяжение связок коленного сустава
Повреждение передней крестообразной связки составляет 40–50 % от всех травм связок коленного сустава [11] [16] .
Передняя крестообразная связка стабилизирует коленный сустав. Как правило, она повреждается при занятиях игровыми и контактными видами спорта (например, футболом и борьбой) [5] . Риск такой травмы выше у женщин. Скорее всего, это вызвано разницей в строении связки, наклоне таза, общей слабостью суставов, гормональном фоне и более медленной мышечной реакцией [6] [7] .
Если связка повреждена частично и сустав стабилен, допустимо консервативное лечение. При полном разрыве зачастую требуется замена связки. При лечении учитывается желаемый уровень активности пациента.
Самое распространённое последствие травмы — это нестабильность сустава, из-за чего пациент не может заниматься спортом и резко снижает привычную физическую активность. При консервативном лечении травмы передней крестообразной связки повышается риск разрыва мениска и развития артроза. Операция тоже не полностью защищает от травмы мениска, кроме того возникает риск разрыва восстановленной связки.
Задняя крестообразная связка тоже стабилизирует колено, но она повреждается значительно реже, чем передняя связка [1] .
Растяжение внутренней и наружной боковых связок успешно лечится консервативными методами. При неэффективности такого лечения коленный сустав стабилизируют хирургически.
Растяжение связок лучезапястного сустава, пальцев и кисти
Растяжение связок лучезапястного сустава — это распространённый тип бытовых и спортивных травм. Как правило, оно возникает при прямом травмирующем действии, например при тяге и выкручивании пальца, тяге и ударе по кисти.
Как правило, травма проявляется сильной болью при движениях кистью. В большинстве случаев подобные растяжения лечатся консервативно. В некоторых случаях, например после травмы коллатеральных связок большого пальца, может развиться его нестабильность [1] .
Осложнения растяжения связок
Консервативное лечение ослабляет острые симптомы, но нестабильность сустава может сохраниться. Она проявляется неустойчивостью при ходьбе или занятиях спортом.
Также периодически может возникать синовит, при котором в полости сустава скапливается жидкость. Синовит сопровождается отёком тканей и ощущением распирания в суставе при движениях.
После травмы могут появляться блокады в суставе — пациент ощущает в нём что-то инородное, не может согнуть или разогнуть конечность. Такие блокады можно легко устранить самостоятельно [1] .
При стойкой и длительной нестабильности сустава может развиться посттравматический остеоартроз. Заболевание проявляется классическими симптомами возрастного износа сустава: утренней скованностью, болью (в том числе в покое и ночью), внешней деформацией сустава костными разрастаниями. Кроме того, повышается риск повторной травмы сустава [1] . Скорее всего, рецидивы связаны с меньшей эластичностью новых связок.
Все эти осложнения вызваны изменениями тканей связки после растяжения. Их не всегда удаётся предотвратить с помощью операции. Хирургическое лечение в большинстве случаев стабилизирует состояние, например после операции на крестообразной связке голень перестаёт уходить вперёд или вбок. Однако все риски осложнений после операции сохраняются и таким пациентам чаще требуется эндопротезирование сустава.
Диагностика растяжения связок
Единого алгоритма диагностики растяжения связок не существует. Наиболее часто применяются рентгенография, ультразвуковое исследование, компьютерная и магнитно-резонансная томография.
Врачи часто воспринимают растяжение связок как лёгкую травму, поэтому при постановке диагноза не всегда указывают, какая именно связка повреждена. Чаще всего проводится только рентгенография, чтобы исключить сопутствующие повреждения костей.
Рентгенография
Рентгенография — это основной метод первичной диагностики при травмах костей и суставов. Обследование стоит недорого, пройти его можно практически в любой клинике. Но на рентгеновских снимках плохо различимы мягкие ткани, поэтому при растяжении связок этот метод позволяет только исключить сопутствующие костные травмы [12] .
Сейчас плёночную рентгенографию всё больше вытесняют цифровые методы. Основное преимущество цифровой рентгенографии — это возможность быстро получить снимки. Изображения можно распечатать на специальном принтере, сохранить и записать на цифровые носители.
Ультразвуковое исследование
УЗИ, ультрасонография и сонография — это разные названия одного и того же метода. Как и рентгенография, УЗИ проводится при первичной диагностике травм опорно-двигательного аппарата.
Ультразвуковое исследование основано на создании аппаратом акустических волн, или ультразвука. Эти волны проходят через ткани организма неравномерно. Достигнув границы двух разных сред, например жировой ткани и мышцы, волны частично проходят сквозь ткани, а частично рассеиваются. Изображение тканей создаётся на основе отражённых волн.
Точность УЗИ довольно низкая. Она зависит как от аппарата, так и от врача-диагноста: многие параметры нужно настраивать вручную. Кроме того, у метода есть физические ограничения, связанные с глубиной проникновения звуковых волн в ткани: при большой глубине качество визуализации снижается. Также при проведении УЗИ ограничена площадь контакта датчика с поверхностью тела, из-за чего картина повреждения получается неполной.
Преимущества УЗИ — это возможность оценить состояние тканей при движении, отсутствие лучевой нагрузки, доступность и невысокая стоимость обследования [1] .
Компьютерная томография
При проведении компьютерной томографии (КТ) рентгеновские лучи с разной интенсивностью проходят через различные типы тканей. Костная ткань очень плотная, поэтому хорошо поглощает эти лучи и на снимках отчётливо видна её структура. Мягкие ткани на КТ-снимках визуализируются хуже, поэтому при подозрении на их повреждение травматологи-ортопеды редко применяют этот метод.
К плюсам КТ относится скорость диагностики, что особенно важно при обследовании детей — им не приходится долго лежать неподвижно, как при проведении МРТ. Кроме того, КТ позволяет оценить результаты операции, в том числе после травм связок и сухожилий.
Магнитно-резонансная томография
МРТ играет важную роль при визуализации спортивных травм и других повреждений опорно-двигательного аппарата. В отличии от КТ, при проведении МРТ не используются рентгеновские лучи, т. е. нет лучевой нагрузки.
Магнитно-резонансная томография позволяет получить наиболее контрастные изображения мягких тканей, поэтому с её помощью можно оценить повреждения мышц, сухожилий, связок, хрящей и костного мозга. Снимки можно сделать в любой плоскости, что позволяет адаптировать метод к каждой конкретной патологии.
Минусы МРТ — это относительная дороговизна, риск развития приступа клаустрофобии и необходимость длительно находится в неподвижном положении (30 минут и более).
Обычно рекомендуется начинать с самых доступных методов: рентгенографии и УЗИ.
Лечение растяжения связок
Первая помощь при растяжении связок:
1. Обеспечить покой и зафиксировать руку или ногу с помощью эластичного бинта или ортеза. Фиксация позволяет уменьшить боль при движениях. При незначительных травмах эластичный бинт накладывают на 7–10 суток. При сильных повреждениях, близких к полному разрыву связки, может потребоваться длительная фиксация (более месяца). В таком случае реабилитацию и лечебную физкультуру начинают проводить до снятия ортеза.
2. Приложить к месту травмы холод, чтобы уменьшить отёк и боль. Нужно постараться приложить холод как можно быстрее. Можно использовать пакет со льдом или холодный компресс. Первые двое суток их прикладывают 4–8 раз в день на 15–20 минут. Лёд нельзя прикладывать непосредственно к коже, между ними должно быть тонкое полотенце [14] . Этот метод эффективен в первые 4–5 дней после травмы.
3. Приподнять конечность, чтобы уменьшить отёк мягких тканей.
4. Ослабить боль можно с помощью обезболивающих нестероидных противовоспалительных препаратов. С такой же целью в дальнейшем применяются физиотерапевтические процедуры.
5. Снять нагрузку с травмированной руки или ноги. Для этого могут потребоваться трость или костыли. Срок их применения зависит от локализации травмы, может быть более месяца.
Как правило, лёгкое повреждение связок не приводит к серьёзным последствиям. Пациент может лечиться дома, но только после консультации с доктором.
Лечебная физкультура
Физические нагрузки разрешены после того, как восстановятся связки. Различным группам связок для этого требуется разное время: от трёх недель до нескольких месяцев. Если необходимо улучшить сухожильно-мышечную чувствительность и баланс, рекомендуется заниматься лечебной физкультурой со специалистом. Физические нагрузки после заживления связок не вредны, а, наоборот, полезны — они помогают укрепить связки.
Лечение плазмой, обогащённой тромбоцитами
Связки, как правило, заживают медленно. Это связано с их ограниченным кровоснабжением и малым количеством клеток, способных их восстанавливать. Кроме того, не каждый тип повреждений удаётся успешно лечить консервативными методами. Именно поэтому в области травматологии, ортопедии и спортивной медицины в последние годы стали популярны процедуры биологической терапии, или регенеративной медицины. К ней относится применение плазмы, обогащённой тромбоцитами (Platelet-Rich Plasma, PRP), которую берут у самого пациента. Плазма содержит вещества, ускоряющие заживление. Поскольку она взята у самого пациента, то не приводит к развитию аллергии. PRP-препараты обычно классифицируются по уровню содержания лейкоцитов. Плазма с наименьшим содержанием лейкоцитов считается более эффективной — она вызывает меньше воспалительных реакций в области введения [1] .
Хирургическое лечение
Если пациент продолжает жаловаться на аномальную подвижность, боли или иной дискомфорт при движении, то рекомендуется оперативное лечение. Операции разделяются на два типа: анатомическая реконструкция связки (например, реконструкция передней крестообразной связки) и стабилизирующие вмешательства (например, восстановление передней таранно-малоберцовой связки). Операции помогают восстановить функции сустава.
Прогноз. Профилактика
Успех лечения и сроки восстановления зависят от степени повреждения связок.
Предупредить такие травмы довольно сложно: их риск зависит от предшествующих повреждений, времени мышечного отклика и прочих свойств организма.
Растяжения связок и сухожилий чаще всего связаны с недостаточным их «разогревом» перед тренировкой, чрезмерными нагрузками, резкими движениями или их непривычно большой амплитудой.
Планирование нагрузки и соблюдение режима тренировок существенно снижает риск травмы. Тренировки должны быть регулярными, необходимо тщательно продумывать их продолжительность, интенсивность и придерживаться этого плана.
Каждую тренировку рекомендуется начинать с разминки, в ходе которой «разогреваются» мышцы, связки и сухожилия.
В конце тренировки нужно выполнить несколько упражнений для «заминки», чаще всего на растяжку. Эти упражнения позволяют вернуть подвижность и увеличить амплитуду движений в «забитых» мышцах, т. е. снимают гипертонус мышц.
Правильная техника упражнений также важна для профилактики травм. Отработать её поможет профессиональный тренер или опытный спортсмен. Даже в тех случаях, когда человек собирается заниматься спортом самостоятельно, первое время лучше тренироваться под присмотром опытного наставника [13] .
Правильный выбор одежды, обуви и экипировки поможет избежать дискомфорта и травмы во время тренировок:
- для бега нужны кроссовки с жёсткой подошвой и супинатором, хорошо амортизирующие ударные нагрузки;
- для занятий игровыми видами спорта в зале подошва должна быть мягкой и нескользящей;
- одежда должна быть удобной, не стеснять движения, хорошо впитывать пот и позволять телу «дышать»;
- для каждого вида спорта подбирается соответствующая экипировка — напульсники, тяжелоатлетические пояса, ремни, лямки и т. п.; выбрать снаряжение поможет тренер или консультант в специализированном магазине.
Меры профилактики для людей, которые не занимаются спортом: носить удобную обувь, избегать скользких поверхностей, например посыпать дорожки песком в холодное время года.
Реабилитация после растяжения мышц

Любая травма опорно-двигательного аппарата нарушает его функциональные способности. Вынужденная неподвижность поврежденного сегмента влечет за собой метаболические перестройки, приводящие к атрофическим изменениям, истончению и уменьшению объема мышечных волокон. Поэтому важнейшим условием успешной реабилитации является стабилизация регуляторных механизмов, повышение выносливости и восстановление мышц после травмы.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Так ли мне нужна реабилитация?
Отсутствие восстановительных мероприятий существенно замедляет заживление и может свести на нет результаты ортопедо-травматологической коррекции. Кроме того, вынужденная посттравматическая гиподинамия чревата неблагоприятными последствиями для всего организма.
Возможные осложнения
- упорные боли
- контрактуры (укорочение мышц)
- развитие компенсаторно-приспособительных механизмов
- повторное травмирование
- патологическая гипертрофия, гиперплазия
- инфекционные и асептические воспаления
- мышечная атрофия
- опорно-двигательные деформации
- нарушение осанки
- выпадение сухожильных рефлексов
- миастении, миопатии
Через сколько можно начинать реабилитацию?
Восстановительные мероприятия назначаются индивидуально, с учетом процесса заживления. С первых дней после травмы показаны процедуры, направленные на снижение боли и отека. После устранения острых посттравматических проявлений приступают к поэтапной физической реабилитации.
Продолжительность восстановительного периода
Для оптимального восстановления амплитуды движений после растяжения, частичного или полного разрыва мышц может потребоваться от 2 недель до полугода. В данной ситуации сроки зависят от степени повреждения, показателей метаболизма и регенеративных возможностей организма.
Когда будут заметны улучшения?
При отсутствии осложнений и выполнении всех врачебных рекомендаций состояние облегчается уже на первой неделе после травмы. Однако следует понимать, что все индивидуально, и для качественного восстановления требуется надлежащее время.
Цитата от специалиста по реабилитации

Цитата от специалиста по реабилитации
Травмы и заболевания опорно-двигательного аппарата могут существенно снизить уровень активности, как в спортивном плане, так и на бытовом уровне. Реабилитация в “Лаборатории движения” направлена на максимально возможное восстановление, компенсацию нарушенных или полностью утраченных функций. Мультидисциплинарный, комплексный, но в то же время индивидуальный подход позволяет сократить сроки восстановления. Специалисты клиники стремятся сформировать ответственное отношение пациента к реабилитационному процессу и своему здоровью.

Основные реабилитационные методики
В комплекс реабилитационных мероприятий, направленных на консолидацию мышечной работоспособности, входит:
- физиотерапия (электромиостимуляция, амплиимпульс, магнитное, лазерное воздействие, УВЧ, ультразвук, фонофорез, транскутанная стимуляция и пр.)
- массаж
- лечебная гимнастика (силовые упражнения, стретчинг, тренировки на выносливость)
- кинезиотренинги
- рефлексотерапия
- занятия на лечебных тренажерах
- ортезирование
- лечебное тейпирование
- плазмотерапия
- остеопатическая коррекция
- мануальные техники
- специальная диета
При составлении индивидуального реабилитационного плана учитывается тяжесть, характер травмы, состояние и физические возможности пациента.
Срок восстановления разрыва и растяжения связок голеностопного сустава
При ходьбе, прыжках, беге голеностопный сустав испытывает повышенные нагрузки, так как выполняет одновременно функцию опоры и участвует в движении. В травматологию наиболее часто обращаются пациенты с повреждениями именного этого сочленения. При диагностировании в 90% случаях выявляется разрыв связок голеностопного сустава, которые не отличаются эластичностью. Они никогда не растягиваются, а только рвутся. От степени надрыва волокон зависит лечение и возможные последствия. В обиходе растяжением называют незначительное повреждение сухожильно-связочного аппарата, а разрывом — полный или частичный отрыв волокон от основания кости, нарушение целостности нервов и питающих голеностоп кровеносных и лимфатических сосудов.

Классификация повреждений
Для удобства диагностирования и выбора методов лечения травмы поделены на определенные группы. Основные критерии — степень повреждения тканей и клинические проявления. Разрыв связочного аппарата классифицируется следующим образом:
- 1 степень. Незначительный надрыв отдельных волокон или сформированных из них пучков. Поврежденный голеностопный сустав хорошо прощупывается через кожу, объем движений нарушен слабо или полностью сохранен. Пациент способен непродолжительное время опираться на стопу, не ощущая выраженной боли;
- 2 степень. Диагностируется надрыв большого количества соединительнотканных волокон. При пальпации пострадавший жалуется на болезненность, а сам сустав почти не прощупывается из-за нарастающей отечности. Симптоматика выражена значительно сильнее. Все попытки пострадавшего опереться на поврежденную ногу вызывают сильнейшую боль, сходную с возникающей при вывихах или переломах;
- 3 степень. При таком повреждении происходит полный отрыв одной, а в некоторых случаях и нескольких связок от костного основания. Ощущения после разрыва связок голеностопа напоминают признаки перелома костей. Быстро формируется обширный отек и гематома. Функциональная активность стопы снижена настолько, что упор на нее невозможен по нескольким причинам. Во-первых, это сильнейшая боль. Она настолько интенсивна, что пострадавший может потерять сознание. Во-вторых, серьезно нарушено анатомическое соотношение суставных элементов.
Независимо от выраженности симптоматики больному показана дифференциальная диагностика. Ее результаты помогут наиболее информативно оценить степень повреждения и количество развившихся осложнений.
Клиническая картина
Разрыв связок голеностопного сустава 1 степени в первые часы после травмирования может не проявляться болью. Пострадавший продолжает вести прежний образ жизни, не ограничивая двигательную активность. Но посттравматическое воспаление прогрессирует. Возникают гематома и отек, нередко распространяющиеся на всю лодыжку. Теперь во время ходьбы возникает сильная боль, локализованная в голеностопе. Чтобы снизить ее интенсивность, человек старается не опираться на ногу и начинает заметно прихрамывать. Симптоматика повреждений связочного аппарата 2 и 3 степени значительно более выражена. Какие признаки указывают на разрыв связок или их полный отрыв от кости:
- боль. Возникает непосредственно в момент травмирования. Ее интенсивность часто превышает болевой синдром при переломах. Пока не развилась обширная отечность, пострадавший может самостоятельно передвигаться. При более серьезных повреждениях любая нагрузка на ногу причиняет настолько сильную боль, что человек не может даже опираться на поврежденную конечность;
- отек. Основной симптом, по которому травматолог определяет разрыв связок. Отек может формироваться, как на латеральной, так и на медиальной стороне лодыжки. При полном отрыве распространяется на стопу, но такое состояние диагностируется крайне редко. Сильная отечность сохраняется в течение 5-7 дней, а затем постепенно исчезает. Так как накопление экссудата всегда связано с повреждением капилляров, то на месте отека образуется обширный синяк;
- гематома. Синяк — только косвенный признак разрыва связок. Спустя несколько дней после получения травмы он локализуется на поврежденной стороне лодыжки. Примерно через 2-3 недели гематома опускается вниз к стопе. В поврежденных тканях из-за воспалительного процесса происходит постепенный распад кровяных клеток. Визуализируется это изменением цвета гематомы. Сначала она интенсивно темно-синяя, даже фиолетовая. Постепенно в цветовой гамме начинает преобладать зеленоватый оттенок, а затем желтый.
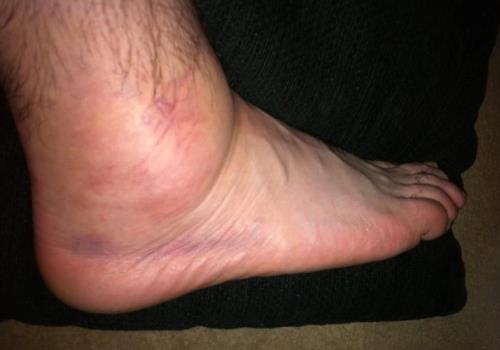
Через сутки после травмирования 2 и 3 степени пострадавший не может полноценно опираться на поврежденную ногу и передвигаться. Возникновение отека становится причиной усиления выраженности болей. Это происходит в результате сдавливания скапливающейся жидкостью чувствительных нервных окончаний.
При тяжелых травмах связок с разрывом суставной капсулы возникает травматический гемартроз. Так называется кровоизлияние в полость сустава в результате разрыва сосудов, которые снабжают кровью внутренние суставные структуры. Гемартроз может спровоцировать развитие деструктивно-дегенеративных изменений тканей. Для извлечения скопившейся крови проводится пункция с последующей обработкой полости антисептиками.
Первая помощь пострадавшему
На сроки восстановления активного функционирования сустава влияет своевременно оказанная первая помощь. При травме как можно быстрее на область голеностопа накладывается холодный компресс. Он вызывает рефлекторное сужение кровеносных и лимфатических сосудов. Происходит купирование отечности и постравматического воспаления, снижается выраженность болевого синдрома. Что можно использовать для компресса:
- пакет с кубиками льда;
- упаковку с замороженной овощной смесью;
- замороженное мясо или рыбу.
Пакет с кубиками или замороженными продуктами оборачивают в несколько слоев плотной ткани и прикладывают к суставу на 10 минут. Затем делают перерыв на 20-30 минут для исключения обморожения тканей. Такие лечебные процедуры показаны пациентам в первые дни лечения.
Важная часть терапии — фиксация поврежденной конечности эластичным бинтом, удерживание ее в приподнятом положении. После диагностирования нередко требуется длительная иммобилизация с помощью гипсовой повязки, лангетки, полужесткого или жесткого ортеза.
Основные принципы терапии
В лечении разрыва связок голеностопа 1 и 2 степени используются только консервативные методики. Пациентам не рекомендовано на протяжении всей терапии ношение фиксирующих повязок. После холодных компрессов назначаются мази с противовоспалительными нестероидными препаратами — Вольтарен, Фастум, Индометацин. Они купируют отек и воспаление, быстро устраняют болезненные ощущения. В терапевтическую схему включаются и средства, улучшающие кровообращение:
- Гепариновая мазь;
- гель Индовазин.
Режим дозирования зависит от степени повреждения связок. Обычно достаточно 2-4 раза в сутки наносить наружное средство для рассасывания гематомы или отека. Через 3-4 дня пациентам рекомендуется применять мази с разогревающим эффектом: Финалгон, Випросал, Капсикам. Под их воздействием улучшается микроциркуляция, к пораженным связкам начинают поступать питательные вещества, ускоряя их заживление.
Сразу после диагностирования разрыва связок 3 степени или полного отрыва их от кости проводится хирургическая операция. На стадии реабилитации пациенту назначается курсовой прием венотоников (Флебодиа, Детралекс) для восстановления кровообращения в поврежденном голеностопе.
| Основные симптомы разрыва связок голеностопного сустава | Фармакологические препараты для их устранения |
| Болевой синдром | Нестероидные противовоспалительные препараты в виде мазей, таблеток, капсул — Ибупрофен, Диклофенак, Мелоксикам, Кеторолак, Нимесулид, Пироксикам |
| Отек | Средства, восстанавливающие кровообращение и микроциркуляцию — Индовазин, Гепариновая мазь, Флебодиа, Детралекс |
| Гематома | Препараты для нормализации проницаемости кровеносных сосудов — гели Троксерутин, Троксевазин, Лиотон |
Сроки лечения
Первое, что интересует пациентов травматологов, это сколько заживает разрыв связок голеностопного сустава. Даже опытный врач укажет только приблизительные сроки лечения и реабилитационного периода. Имеет значение возраст пациента. Для детей характерен ускоренный метаболизм, поэтому они выздоравливают в 1,5-2 раза быстрее взрослых. У пожилых пациентов обмен веществ протекает медленнее, что сказывается на скорости регенерации поврежденных тканей. Травматолог при прогнозировании учитывает и такие факторы:
- степень повреждения связочно-сухожильного аппарата;
- состояние иммунитета пострадавшего;
- наличие в анамнезе острых или хронических заболеваний.
Например, у человека с сахарным диабетом очень медленный обмен веществ. Поэтому даже при незначительном травмировании он может быть госпитализирован. Лечение пострадавшего проводится в условиях стационара под контролем медицинского персонала.
Симптомы разрыва связок 1 степени полностью исчезают спустя 2-5 дней. Иногда остается небольшая гематома или отечность, но боль во время ходьбы практически не ощущается. На скорость выздоровления влияет качество лечения, наблюдение за динамикой восстановления пациента. При адекватно проведенной терапии человек с разрывами связок 2 и степени тяжести начинает вести привычный образ жизни через 3-4 недели. В редких случаях реабилитационный период длится более 2-3 месяцев.
На то, сколько заживает растяжение связок голеностопного сустава, влияет и дисциплинированность пациента. Если он неукоснительно выполняет все врачебные рекомендации, то полное выздоровление наступает значительно быстрее.
Источник https://probolezny.ru/rastyazhenie-svyazok/
Источник https://mrtpetrograd.ru/stati/reabilitacia/reabilitacziya-posle-rastyazheniya-myishcz
Источник https://sustavlive.ru/travmy/skolko-zazhivaet-razryv-svyazok-golenostopnogo-sustava.html





