Что нельзя делать при простатите у мужчин
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.

Что нельзя есть при простатите
Пациенты часто спрашивают, почему нельзя острое при простатите или существуют другие запреты. Поскольку мужская железа тесно связана с мочевым или желудочно-кишечным трактом, предполагается ряд ограничений в питании. Рацион при заболевании обязан базироваться на разумном балансе белков, жиров и углеводов. В достаточном количестве должны присутствовать клетчатка, витамины и минералы.
В периоды обострения врачи рекомендуют воздержаться от продуктов, способствующих газообразованию: капусты, бобовых, редиса.
Следует ограничить прием продуктов, которые способствуют развитию запоров. Сюда относятся жирное мясо, жареные блюда, копчености, вяленая рыба, выпечка, изделия из белой муки, майонез.
Раздражающее действие на мочеполовую систему может оказывать избыточное содержание соли и кислоты в продуктах питания. Чтобы снизить нагрузку на почки, во время лечения простатита запрещается употребление солений, маринадов, уксуса, пряностей, острых приправ. Избегают приема крепкого чая и кофе.

Интенсивные физические усилия
Хотя малоподвижный образ жизни является одной из причин застойных явлений в малом тазу, однако активные физические нагрузки при воспалении противопоказаны. Стимуляция кровообращения в промежности может интенсифицировать процесс воспаления, усилить болевой синдром, привести к отечности.
В острой фазе рекомендуют воздержаться от следующих видов нагрузки:
поднятие и перемещение тяжестей;
приседания с дополнительным весом;
езда на велосипеде;
Недостаточная активность
Что нельзя при хроническом простатите – частый вопрос, которые задают пациенты. Длительная сидячая работа без смены положения и физической нагрузки приводит к застою кровообращения в малом тазу. Это ухудшает трофику и метаболизм органа, способствует развитию воспалительных процессов.
При патологии рекомендуют плавание, спортивную ходьбу, легкие кардиотренировки. Существует комплекс Кегеля – это специальные упражнения, которые тренируют мышцы тазового дна и улучшают питание мужской железы.

В список того, чего нельзя делать при простатите, уверено попадают такие мероприятия как: баня, сауна и горячая ванна. Перегрев вызывает активный приток крови и способствует разносу инфекции по организму, может развиться отек. При обострении врачи рекомендуют предпочитать душ для поддержания гигиены.
Незащищенный секс
При сильном болевом синдроме с повышенной температурой тела пациент вряд ли будет заинтересован в сексуальном контакте. Однако хроническая стадия протекает в большинстве случаев без выраженных болевых ощущений и изменения соматического состояния.
Регулярная сексуальная жизнь показана при простатите. Сокращение мышц тазового дна во время эякуляции, выделения сока при семяизвержении предупреждают застойные явления. Однако важно соблюдать гигиену сексуальных отношений.
Лечение бактериального простатита следует проводить вместе с партнершей, чтобы не получить вторичное инфицирование. Также во время терапии важно использовать барьерный метод защиты, чтобы предупредить заражение другими патогенами, которые могут спровоцировать рецидив заболевания.
Что нельзя при простатите у мужчин – часто интересует пациентов. Специалисты клиники Dr. AkNer готовы ответить на все ваши вопросы, провести комплексное обследование и назначить адекватную терапию.
С чего начать, если вы решили бросить пить?
Не опасно ли резко отказываться от алкоголя? Обязательно ли обращаться к врачу? К чему быть готовым, когда бросаешь пить? Когда человек решает отказаться от спиртного, у него возникает много вопросов. Читайте дальше, чтобы узнать, с чего начинать лечение алкоголизма.


Заказать лечение алкоголизма
Работаем круглосуточно, опытные врачи, 100% анонимно.
Не выбирайте момент
Лучшее время, чтобы бросить пить — сейчас. Зависимость только усиливается, пока человек ждет подходящего момента: отпуска или, наоборот, его окончания, решения проблем, завершения тяжелого, стрессового периода. Даже если достаточно удобный момент наступит, могут найтись новые причины, чтобы не начинать лечение. Поэтому, если уже понятно, что проблема со спиртным существует, нужно обращаться к врачу как можно быстрее.
Ждать подходящего времени не стоит, но можно упростить себе отказ от спиртного, если подготовиться к этому:
- не планируйте важные дела или большую нагрузку на работе на ближайшие 3-4 недели;
- хотя бы на первое время исключите ситуации, провоцирующие употребление алкоголя (походы в бар или в гости, где будет спиртное, вечеринки и празднования);
- если вы часто пьете в компании, найдите формальный, но достаточно веский повод не употреблять спиртное (например, необходимость принимать несовместимые с ним лекарства);
- уберите алкоголь из дома, попросите близких не покупать его и не заходите в магазины, торгующие спиртным.
Обратитесь за помощью
Это — первое, что нужно сделать, если самостоятельно отказаться от алкоголя не удается. Стоит проконсультироваться с наркологом, психиатром или психотерапевтом, рассказать ему, как часто вы пьете алкоголь, в каких количествах, есть ли что-то, что провоцирует употребление спиртного, какие проблемы оно вызывает. Основываясь на этой информации, врач даст первые рекомендации, предложит план действий.
Обращаться к наркологу или психиатру может быть страшно, но, если употребление спиртного уже вызывает беспокойство, нужно сделать это как можно быстрее. Для этого необязательно даже приезжать на прием в наркологическую клинику. Сначала можно пообщаться с врачом в режиме онлайн-консультации. Это анонимно и полностью безопасно.

Заказать кодирование от алкоголизма
Опытные врачи Наркологи. В стационаре или на дому. Круглосуточный выезд по Москве и области. Профессионально, анонимно, безопасно.
Поговорите с близкими
В борьбе с зависимостью особенно важна поддержка родных. Постарайтесь получить ее, если это возможно. Расскажите им о ваших опасениях по поводу алкогольной зависимости, обсудите, что можно сделать или изменить для того, чтобы отказаться от спиртного было проще. Если в семье есть конфликты, которые провоцируют употребление алкоголя, постарайтесь их разрешить. Хороший способ сделать это — семейная консультация у психотерапевта. Если в доме напряженная, нервная обстановка, она может провоцировать алкогольные срывы. Нужно объяснить это близким, попросить хотя бы некоторое время избегать конфликтов.
В первое время после отказа от спиртного человек может становиться раздражительным, агрессивным. Стоит предупредить родственников об этом.

Начните менять образ жизни сразу же
Употребление спиртного занимает много времени. Когда человек бросает пить, это время высвобождается. Надо занять его чем-то, иначе очень вероятен срыв. При сильной зависимости в первые дни самочувствие будет плохим, и нужно будет просто больше отдыхать и восстанавливаться. Если удастся обойтись без серьезной абстиненции, важно отвлечься от тяги к спиртному. Подойдет любое интересное занятие. Можно смотреть сериалы, гулять, делать что-то по дому — главное отвлечься. Подумайте, что будет лучше именно для вас. Иногда люди предпочитают остаться в одиночестве на первое время, в то время как другим больше нравится быть с близкими и получать их заботу.
Врачи наркологического центра «НаркоДок» рекомендуют как можно быстрее вернуться в «здоровый» режим. Питайтесь регулярно и правильно, ложитесь спать не слишком поздно, если возможно, увеличьте объем физической активности.
Обращайтесь за лечением алкоголизма с последующей реабилитацией к нашим специалистам, звоните:
+7 (495) 191-15-75
Подготовьтесь морально
Не стоит бояться отказа от спиртного. В первое время будет тяжело, но постепенно и самочувствие, и эмоциональное состояние улучшатся. Важно проявить настойчивость и терпение. Бросить пить сложно, и не всегда удается сделать это с первого раза. Это не значит, что нужно прекращать попытки. Даже если срыв случился, нельзя останавливаться. Каждый новый день трезвости приближает к выздоровлению.
Важно дать себе время и не торопить результат. Обычно основные физические симптомы зависимости проходят за 2-3 недели, но психологическая тяга может сохраняться на много месяцев. Постепенно она будет слабеть, и справляться с нею будет все легче.
Пациентам: Стоит ли паниковать из-за повышенного холестерина?
Когда человеку делают анализ крови, там среди показателей часто присутствует значение уровня холестерина. В молодом возрасте люди в основном не обращают на него внимания, но постепенно приходят к осознанию того, что знать уровень своего холестерина важно, поскольку его повышение может быть опасно для здоровья.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
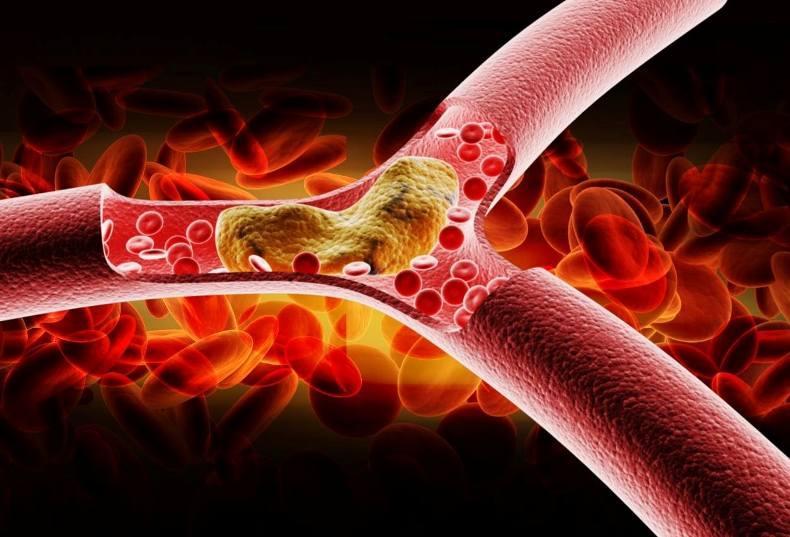
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Весь ли холестерин одинаковый?
Холестерин содержится в крови, но не растворяется в ней. По организму холестерин разносится липопротеинами. Молекулы липопротеинов высокой плотности (ЛПВП) перемещают холестерин из артерий в печень. Позже этот холестерин выводится из организма и не откладывается на стенках сосудов. Такой холестерин считают “хорошим”, поскольку он не только не повышает, а снижает риск развития сердечно-сосудистых заболеваний.
Другой тип холестерина, переносится молекулами липопротеинов низкой плотности (ЛПНП) из печени по всему телу. В периферических тканях холестерин постепенно оседает на стенках сосудов, в результате чего образуются атеросклеротические бляшки. Человеку важно следить и не допускать повышения уровня именно липопротеинов низкой плотности, или “плохого” холестерина.
Ещё одна форма липидов, которые обеспечивают организм энергией, но в большом количестве могут быть вредны, — триглицериды. Они синтезируются печенью или попадают в организм вместе с пищей, а затем переходят в кровь. Большое содержание триглицеридов в крови также нежелательно, поскольку может нарушить работу органов кровообращения.
Что повышает холестерин?
Повышение уровня холестерина может быть связано с различными факторами. Первое, на что стоит обратить внимание, — рацион. Если у человека наблюдается небольшое повышение уровня холестерина врачи обычно рекомендуют ему употреблять меньше пищи с высоким содержанием насыщенных жиров, однако способствовать повышению уровня холестерина могут и некоторые нарушения в работе организма. Например, хроническая почечная недостаточность или снижение функции щитовидной железы. У некоторых людей уровень холестерина может быть повышенным “от природы” и передаваться по наследству. Такая генетическая аномалия называется “семейной гиперхолестеринемией”.
Формируя свой рацион, нужно помнить, что холестерин содержится только в продуктах животного происхождения. Этот аргумент часто приводят в пользу растительного типа питания вегетарианцы. Однако это не означает, что если исключить животную пищу, то остальное питание может быть бесконтрольным. Жаренная на растительном масле пища и продукты с содержанием пальмового масла тоже способны оказать негативное влияние на липидный обмен.
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
Группа риска по атеросклерозу
Атеросклероз — коварное заболевание, которое развивается постепенно. Уровень холестерина — это косвенный показатель риска развития атеросклероза, но некоторой категории людей нужно с определённой периодичностью сдавать анализы на холестерин. Такие рекомендации даются:
- мужчинам старше 40 лет;
- женщинам старше 45 лет;
- людям с диагностированным сахарным диабетом;
- людям с избыточным весом;
- людям с заболеваниями щитовидной железы, почек и повышенным артериальным давлением;
- курильщикам;
- людям, которые ведут малоподвижный образ жизни.
Важно понимать, что на первой стадии развития атеросклероз не имеет видимых специфических проявлений. Человек может даже не подозревать о развивающемся заболевания и о проблеме с холестерином. Поэтому врачи рекомендуют регулярно сдавать кровь для проведения биохимического анализа.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов. Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Проявления атеросклероза
Невозможно заранее предугадать, какие артерии могут стать жертвами атеросклероза. Это зависит исключительно от того, на каких участках будет оседать и накапливаться холестерин. От этого же зависит риск развития тех или иных заболеваний.
Разные проявления атеросклероза
Симптомы повышенного холестерина
Определить точный уровень холестерина в организме можно только после проведения анализа, но есть симптомы, которые могут указать на наличие нарушений в работе организма. Это не позволит поставить диагноз, однако должно стать поводом для похода к врачу терапевту-липидологу или кардиологу. Запишитесь на профилактический приём, если:
- физические нагрузки или излишнее волнение провоцируют появление ноющей боли за грудиной;
- даже незначительная физическая нагрузка вызывает ощущение нехватки кислорода;
- вы стали быстрее уставать, а усталость сопровождается чувством тяжести в области груди;
- у вас часто без причины болит голова, шумит в ушах, ощущается кислородное голодание вплоть до обмороков.
Если вы заметили у себя описанные симптомы, запишитесь на приём к врачу. Достаточно будет посетить терапевта, чтобы тот провёл профилактический осмотр и, при необходимости, направил к другим профильным специалистам.
Диагноз «атеросклероз» трудно поставить без биохимического и инструментального обследования, поэтому приготовьтесь к тому, что вам придётся сдать ряд анализов. Обычно обследование начинается с анализа крови и ЭКГ. Затем в зависимости от полученных результатов назначается программа лечения, если это необходимо. Кровь у пациента, как правило, берут из вены, но если необходим быстрый результат, то его можно получить экспресс-методом через взятие крови из пальца. Для получения более точных результатов сдавать кровь рекомендуется натощак.
Источник https://drakner.ru/clinic/articles/chto-nelzya-delat-pri-prostatite-u-muzhchin/
Источник https://shansclinic.ru/inform/alkogolizm/s-chego-nachat-brosit-pit/
Источник https://endoexpert.ru/patsientam/articles/stoit-li-panikovat-iz-za-povyshennogo-kholesterina/





